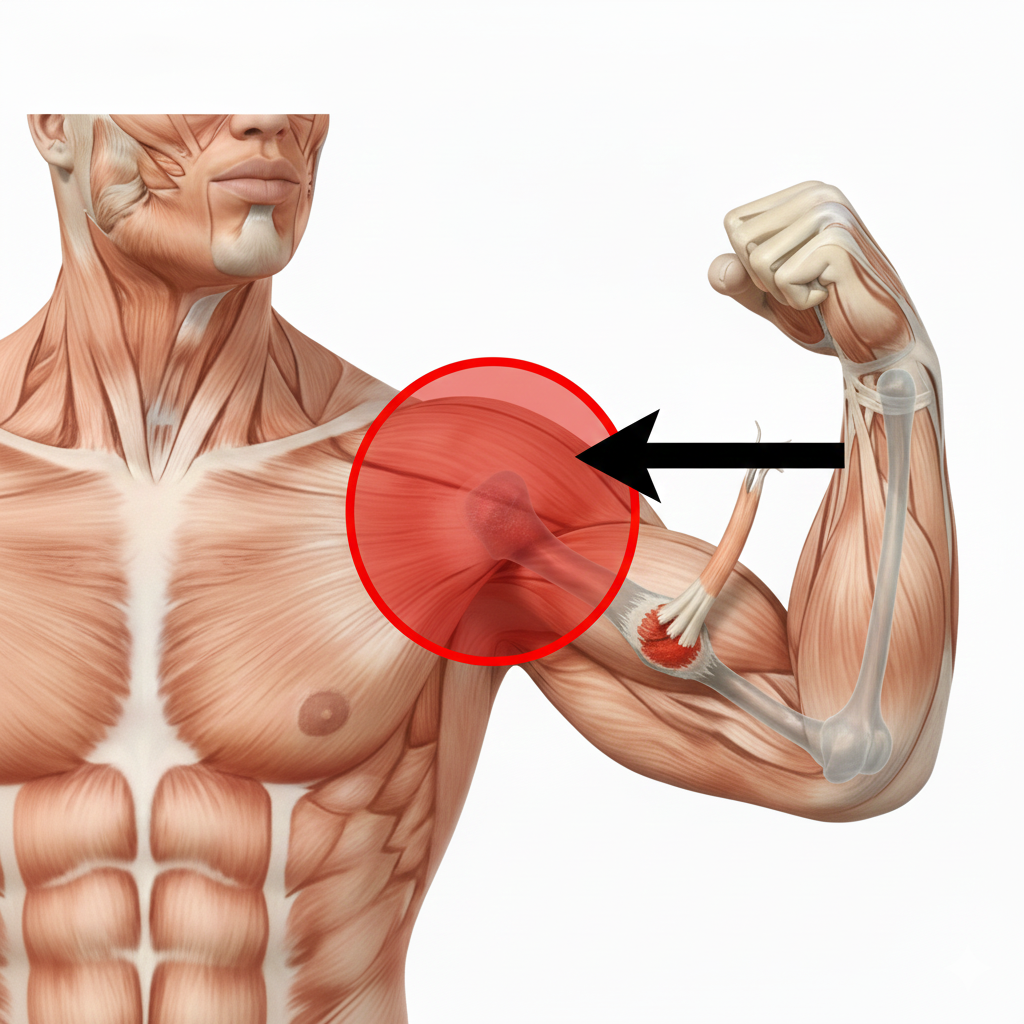
Ancoragem do Supra-espinhoso
Tendinopatia do Supra-espinhoso
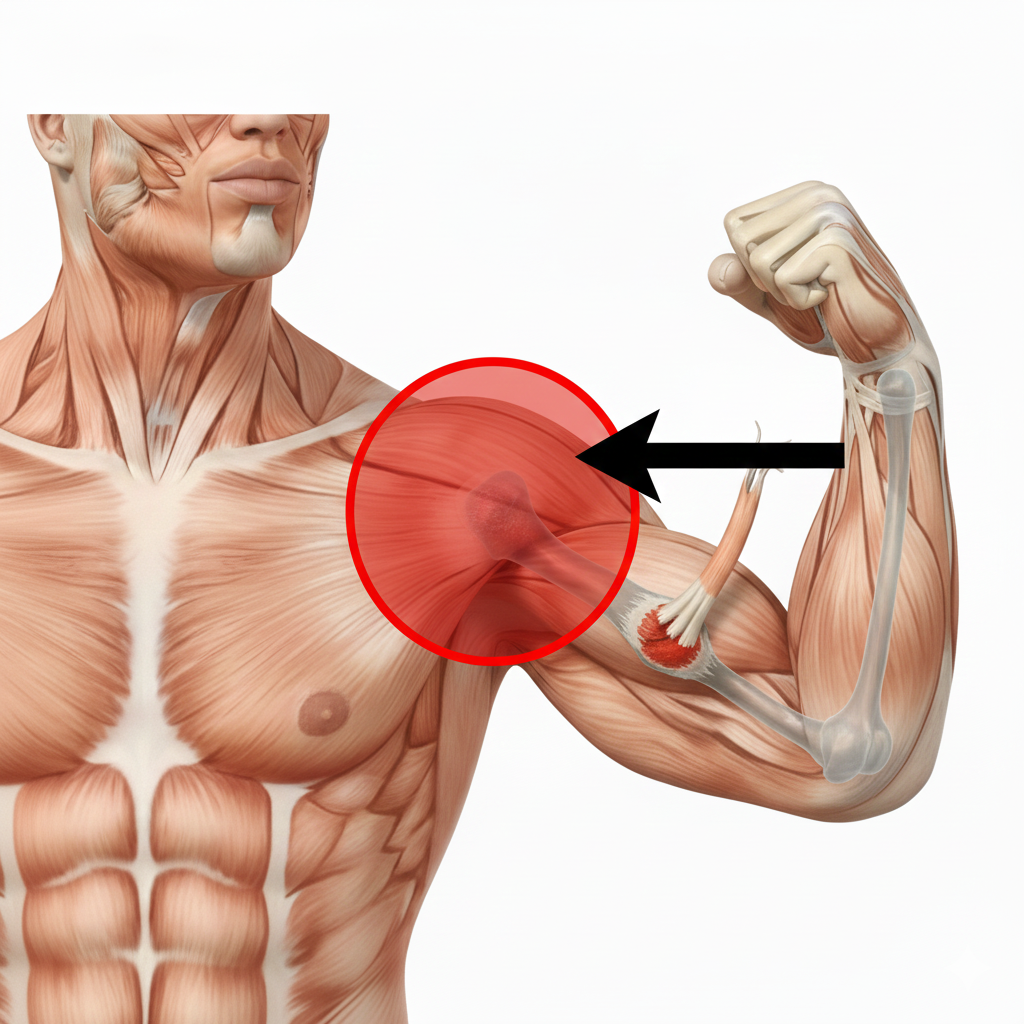
A Tendinopatia do Supra-espinhoso é uma inflamação ou degeneração do tendão deste músculo, enquanto a Rotura do Tendão do Supra-espinhoso é uma lesão que pode ser parcial ou completa, resultando na separação das fibras tendinosas.
Sintomas
Os sintomas de problemas no tendão do supra-espinhoso incluem:
- Dor no ombro: Geralmente localizada na parte frontal ou lateral do ombro, podendo irradiar para o braço, mas raramente abaixo do cotovelo.
- Dor ao levantar o braço: A dor é mais intensa quando se tenta levantar o braço lateralmente (abdução), especialmente num arco específico (entre 60 e 120 graus, conhecido como “arco doloroso”).
- Dor noturna: A dor pode ser pior à noite, especialmente ao deitar-se sobre o ombro afetado.
- Fraqueza: Dificuldade em levantar o braço ou em realizar atividades que exijam força no ombro (ex: pegar em objetos).
- Crepitação: Pode sentir-se um “estalo” ou “raspar” ao mover o ombro.
- Perda de amplitude de movimento: Rigidez ou limitação na capacidade de mover o ombro.
Causas
As causas das tendinopatias e roturas do supra-espinhoso são variadas:
- Degeneração (envelhecimento): É a causa mais comum. Com a idade, os tendões perdem elasticidade e tornam-se mais suscetíveis a lesões.
- Movimentos repetitivos: Atividades que envolvem elevação repetitiva do braço acima da cabeça (ex: desportos como natação, ténis; profissões como pintores, eletricistas).
- Traumatismos: Quedas sobre o ombro, impactos diretos no ombro ou movimentos bruscos e forçados do braço.
- Sobrecarga aguda: Levantar um peso muito pesado de forma incorreta.
- Má postura: Contribui para um desequilíbrio muscular e sobrecarga do tendão.
- Alterações anatómicas: Um acrómio em forma de “gancho” ou esporões ósseos podem reduzir o espaço subacromial, causando compressão e desgaste do tendão (Síndrome de Conflito Subacromial).
- Fatores genéticos e doenças sistémicas: Algumas pessoas podem ter predisposição ou condições como a diabetes que afetam a saúde dos tendões.
Diagnóstico
O diagnóstico é feito por um médico (ortopedista ou fisiatra) e inclui:
- Histórico clínico: O médico irá questionar sobre o tipo de dor, os fatores desencadeantes, atividades profissionais ou desportivas, e histórico de lesões.
- Exame físico: Avaliação da amplitude de movimento do ombro, palpação para identificar pontos de dor, e realização de testes específicos (ex: teste de Jobe, teste de Neer, teste de Hawkins) para avaliar a força e a dor associadas ao supra-espinhoso e ao manguito rotador.
- Exames de imagem:
- Radiografia (RX): Útil para identificar alterações ósseas, como esporões ósseos no acrómio ou sinais de artrose.
- Ecografia (ultrassonografia) do ombro: É um exame muito útil e acessível para visualizar o tendão do supra-espinhoso em tempo real, detetar inflamação (tendinopatia), roturas e bursites.
- Ressonância Magnética Nuclear (RMN) do ombro: É o exame mais detalhado para avaliar o tendão do supra-espinhoso, identificando com precisão tendinopatias, roturas (parciais ou completas), degeneração, inflamação e outras lesões dos tecidos moles.
Tratamento
O tratamento depende da gravidade da lesão, da idade do paciente, do nível de atividade e da duração dos sintomas. A maioria dos casos de tendinopatia e muitas roturas parciais respondem a tratamento conservador.
-
Tratamento Conservador (primeira linha):
- Repouso relativo: Evitar atividades que causem dor e sobrecarreguem o ombro.
- Medicação: Analgésicos e anti-inflamatórios não esteroides (AINEs) para controlar a dor e a inflamação.
- Fisioterapia: É crucial. Inclui:
- Terapia manual para mobilização do ombro e relaxamento muscular.
- Cinesioterapia: Exercícios de alongamento para restaurar a amplitude de movimento e exercícios de fortalecimento progressivo dos músculos do manguito rotador e da cintura escapular.
- Modalidades: Aplicação de calor/frio, ultrassom, eletroterapia.
- Infiltrações: Injeções de corticosteroides na bursa subacromial podem aliviar a dor e a inflamação, mas devem ser usadas com cautela devido a possíveis efeitos a longo prazo nos tendões.
- Terapia por Ondas de Choque (ESWT): Pode ser uma opção em tendinopatias crónicas.
-
Tratamento Cirúrgico: É considerado quando o tratamento conservador não é eficaz após 3-6 meses, ou em casos de roturas completas agudas (especialmente em pacientes jovens e ativos), ou roturas que progridem e causam fraqueza significativa. As opções cirúrgicas incluem:
- Reparação artroscópica do manguito rotador: É a técnica mais comum, minimamente invasiva, onde o cirurgião repara o tendão com recurso a pequenas incisões e uma câmara.
- Descompressão subacromial: Em casos de síndrome de conflito, pode ser removida uma pequena parte do acrómio para aumentar o espaço e reduzir a compressão do tendão.
Prevenção
A prevenção de problemas no tendão do supra-espinhoso envolve:
- Aquecimento e alongamento: Realizar um aquecimento adequado antes de qualquer atividade física que envolva os ombros e alongamentos regulares.
- Fortalecimento muscular: Manter os músculos do manguito rotador e da cintura escapular fortes e equilibrados através de exercícios específicos.
- Técnicas corretas: Aprender e aplicar as técnicas corretas para levantar pesos e realizar atividades que envolvam o ombro, evitando movimentos bruscos ou repetitivos excessivos.
- Ergonomia: Ajustar o posto de trabalho e as atividades diárias para manter uma boa postura e evitar sobrecarga nos ombros.
- Pausas: Fazer pausas regulares em atividades que exijam movimentos repetitivos do ombro.
- Gerir o stress: A tensão muscular relacionada com o stress pode afetar a saúde do ombro.
- Manter um peso saudável: O excesso de peso pode contribuir para a sobrecarga das articulações.
Em caso de dor persistente no ombro, é fundamental procurar um médico para um diagnóstico preciso e um plano de tratamento adequado.