Risartrose
Risartrose
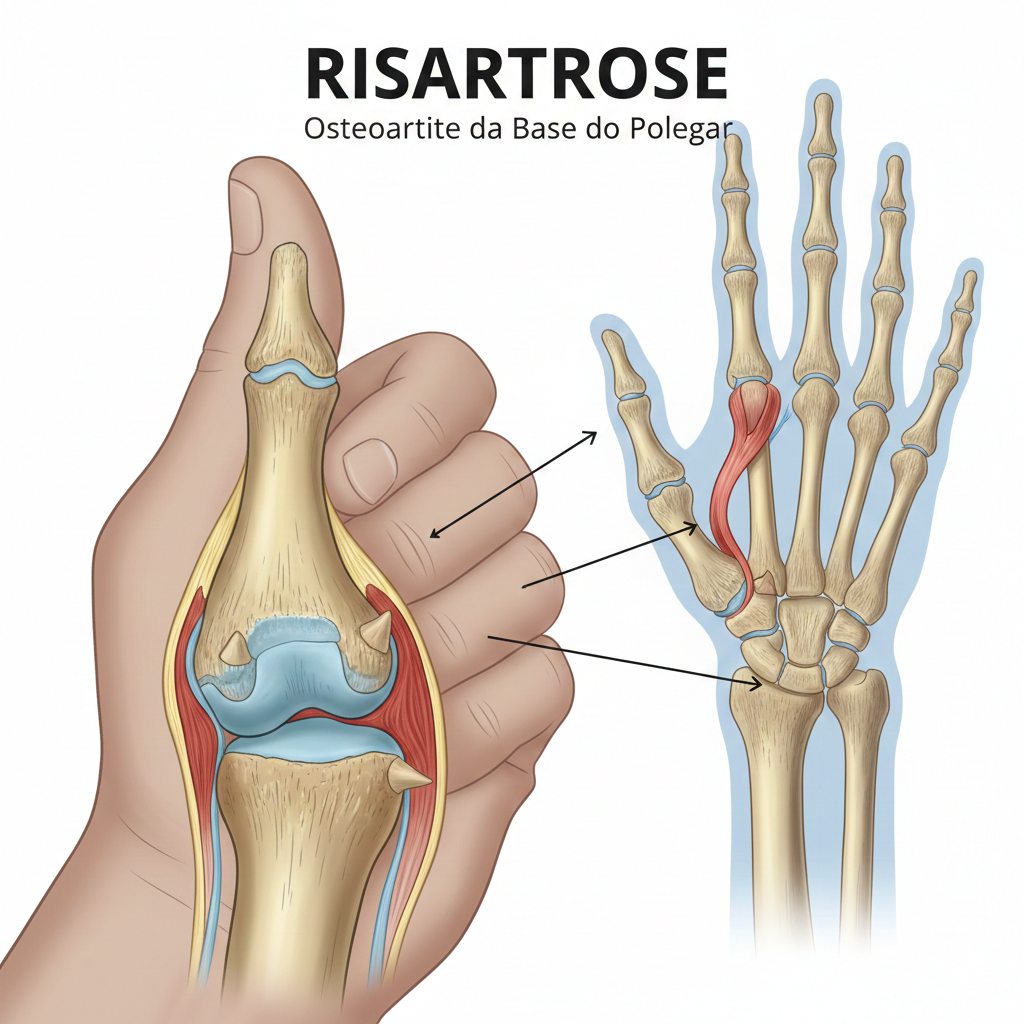
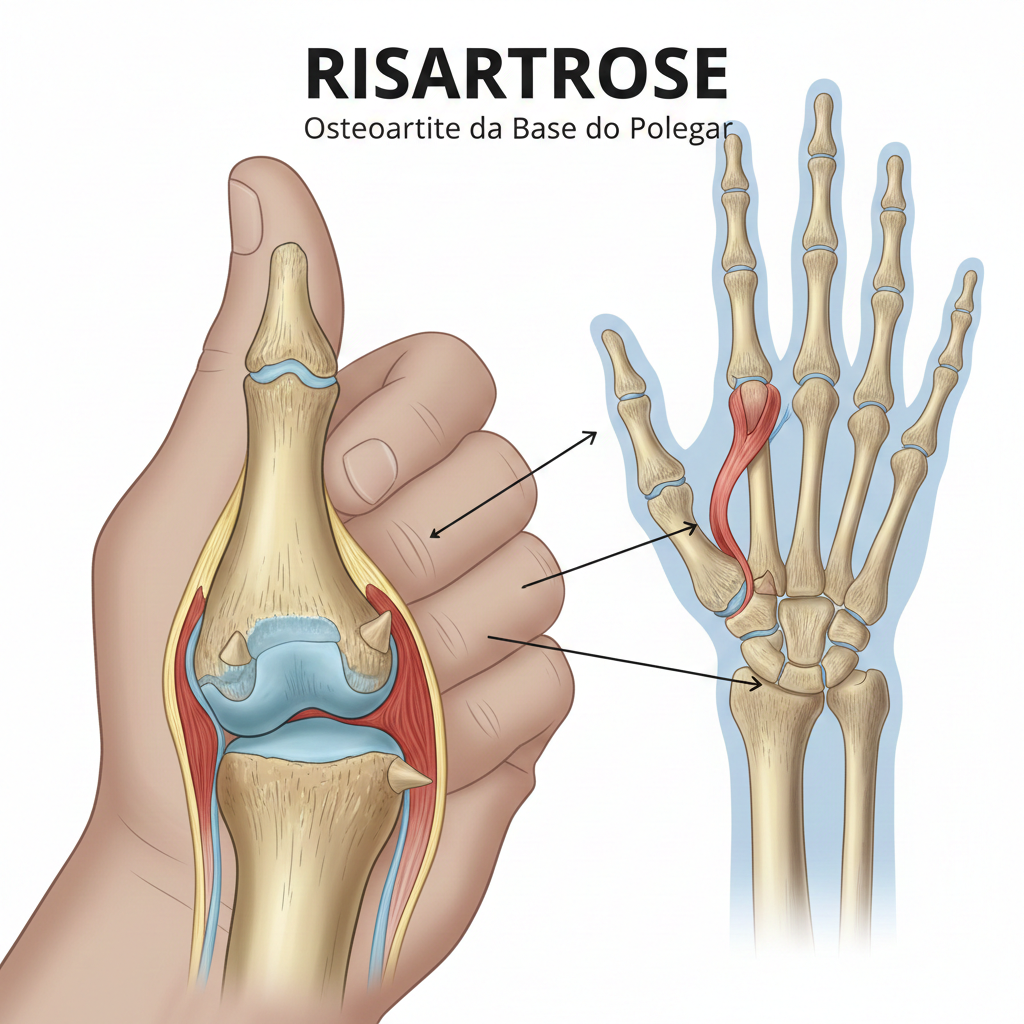
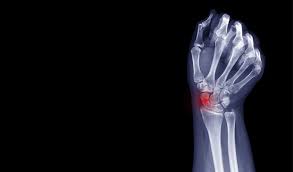
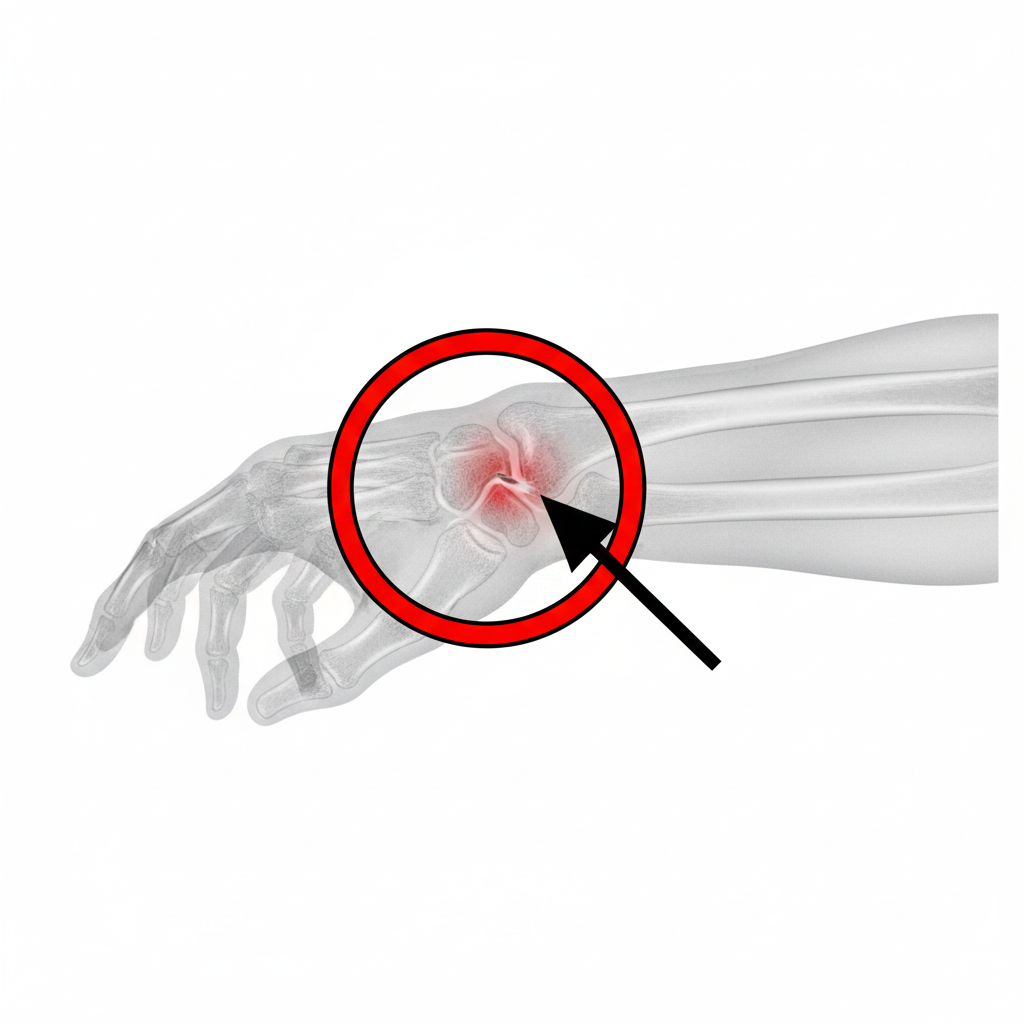
A Risartrose (também conhecida como Osteoartrite da Base do Polegar, Artrose Carpometacárpica do Polegar, ou Artrose Trapeziometacárpica) é uma forma de osteoartrite que afeta a articulação localizada na base do polegar, entre o osso trapézio do punho e o primeiro osso metacárpico (o osso longo do polegar).
Esta articulação, chamada carpometacárpica (CMC) ou trapeziometacárpica (TMC), é muito importante e altamente móvel, sendo essencial para a função de pinça da mão (agarrar, pegar, rodar). Devido à sua grande mobilidade e ao stress repetitivo, é uma das articulações da mão mais suscetíveis ao desgaste e à artrose.
Sintomas
Os sintomas da risartrose desenvolvem-se tipicamente de forma gradual e tendem a piorar com o tempo:
-
Dor na Base do Polegar: É o sintoma mais proeminente. A dor é sentida na base do polegar, na zona da articulação, perto do punho. É muitas vezes descrita como uma dor profunda e latejante.
-
Agravamento com Atividades de Pinça: A dor piora significativamente com atividades que exigem o uso da força de pinça (juntar o polegar com os outros dedos) ou movimentos de torção:
-
Abrir frascos ou garrafas.
-
Rodar chaves.
-
Escrever, tricotar ou tecer.
-
Agarrar objetos pequenos.
-
-
Rigidez: Sensação de rigidez e dificuldade em mover o polegar, especialmente pela manhã ou após períodos de inatividade.
-
Inchaço (Edema) e Sensibilidade: A articulação afetada pode ficar inchada, com inchaço visível e sensível ao toque.
-
Crepitação: Pode sentir-se ou ouvir-se um som de ranger ou estalar (crepitação) ao mover a articulação.
-
Deformidade e Perda de Força: Em estágios avançados, a articulação pode ficar deformada, e a fraqueza muscular leva à perda de força de preensão e de pinça, dificultando ainda mais as tarefas diárias.
Causas
A causa principal da risartrose é o desgaste gradual da cartilagem articular (artrose), mas existem fatores de risco importantes:
-
Idade e Desgaste (Processo Degenerativo): É a causa mais comum. Com o tempo, a cartilagem que reveste as superfícies ósseas da articulação CMC desgasta-se, levando ao atrito osso com osso.
-
Género: É muito mais frequente em mulheres, especialmente após a menopausa, do que em homens.
-
Traumatismo Prévio: Fraturas ou luxações anteriores na articulação CMC podem aumentar o risco de desenvolver artrose pós-traumática.
-
Predisposição Genética: Algumas pessoas podem ter uma frouxidão ligamentar ou uma forma articular que as predispõe a um maior desgaste.
-
Movimentos Repetitivos: O uso repetitivo da articulação do polegar em certas atividades laborais ou hobbies pode acelerar o desgaste.
Diagnóstico
O diagnóstico da risartrose é primariamente clínico, complementado por exames de imagem:
-
Histórico Clínico e Exame Físico: O médico (ortopedista ou reumatologista) irá questionar sobre a dor e as atividades que a agravam. No exame físico, a articulação CMC será palpada para verificar a sensibilidade. O teste de grind (o médico pressiona e roda o polegar) é frequentemente realizado; se este teste reproduzir a dor, sugere a presença de artrose.
-
Radiografias (RX): São o exame principal para confirmar o diagnóstico. As radiografias do punho e da mão (em várias projeções, incluindo stress views) mostram a perda de espaço articular (perda de cartilagem), a formação de esporões ósseos (osteófitos) e, em casos avançados, o colapso e a deformidade da articulação.
-
Outros Exames: Raramente são necessários, mas a ressonância magnética (RMN) ou a tomografia computorizada (TAC) podem ser usadas em casos atípicos ou para planear cirurgias complexas.
Tratamento
O tratamento da risartrose visa aliviar a dor, restaurar a função e limitar a progressão da doença. A abordagem é progressiva:
-
Tratamento Conservador (Não Cirúrgico): É a primeira linha de tratamento.
-
Medicação: Anti-inflamatórios não esteroides (AINEs) orais ou tópicos para controlar a dor e a inflamação.
-
Talas (Ortóteses): O uso de talas (rígidas ou moles) que imobilizam a articulação CMC, especialmente durante atividades dolorosas ou à noite, é muito eficaz para estabilizar a articulação e reduzir a dor.
-
Modificação de Atividades: Evitar ou adaptar atividades que causam dor, usando, por exemplo, ferramentas adaptadas.
-
Fisioterapia/Terapia da Mão: Fortalecimento dos músculos da base do polegar para melhorar a estabilidade da articulação e exercícios de mobilização para manter a amplitude de movimento dos outros dedos.
-
Infiltrações: Injeções de corticosteroides (anti-inflamatórios potentes) diretamente na articulação podem proporcionar alívio significativo e duradouro da dor, mas não curam a artrose.
-
-
Tratamento Cirúrgico: É considerado quando o tratamento conservador falha em aliviar a dor e a função está severamente comprometida.
-
Artroplastia de Ressecção com Suspensão (Trapeziectomia): É a cirurgia mais comum. O osso trapézio (um dos ossos da articulação doente) é removido e, frequentemente, o espaço é preenchido com um tecido de tendão do próprio paciente para atuar como um espaçador (suspensão).
-
Artrodese (Fusão Articular): É a fusão dos ossos da articulação para eliminar o movimento e, consequentemente, a dor. É uma opção para pacientes mais jovens e ativos que exigem maior força, mas resulta em perda de alguma mobilidade.
-
Substituição Articular (Artroplastia): Substituição da articulação por uma prótese, embora seja menos comum.
-
Prevenção
Não há uma forma garantida de prevenir a risartrose, especialmente devido à forte componente genética e ao envelhecimento. No entanto, é possível adotar medidas para gerir os fatores de risco e minimizar o stress na articulação:
-
Fortalecimento Muscular: Realizar exercícios que fortaleçam os músculos que estabilizam a articulação do polegar e os outros músculos da mão.
-
Ergonomia e Adaptação: Utilizar ferramentas ergonómicas e dispositivos de assistência que minimizem a necessidade de força de pinça vigorosa e torção (ex: abridores de frascos elétricos, pegas maiores).
-
Evitar a Sobrecarga: Limitar a força excessiva e repetitiva no polegar em atividades diárias.
-
Vigilância: Se houver histórico familiar, procurar um médico ao primeiro sinal de dor persistente na base do polegar para um diagnóstico precoce e tratamento, o que pode retardar a progressão da doença.
-
Tratamento de Traumatismos: Garantir que quaisquer fraturas ou lesões no punho/polegar são tratadas de forma ideal para evitar a artrose pós-traumática.