Tendinopatia dos Peroniais
Tendinopatia dos Peroniais
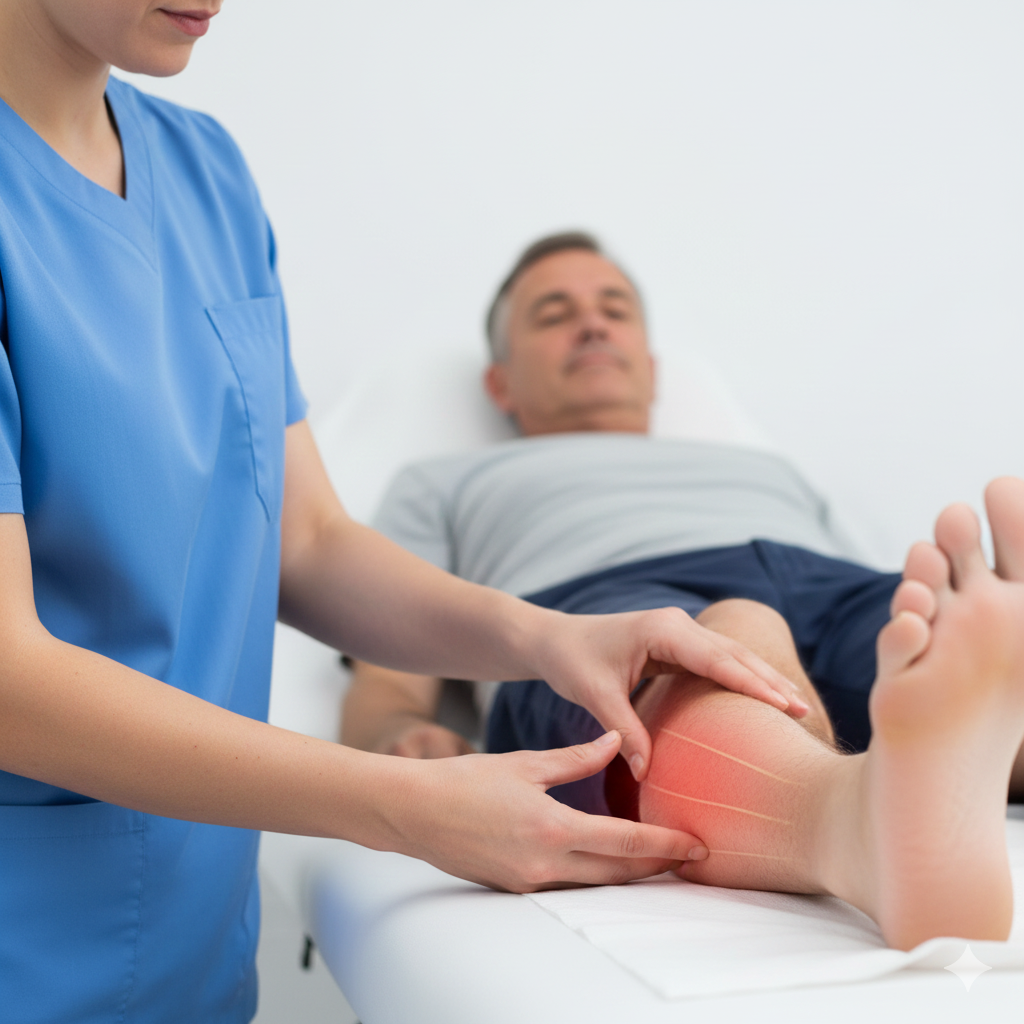
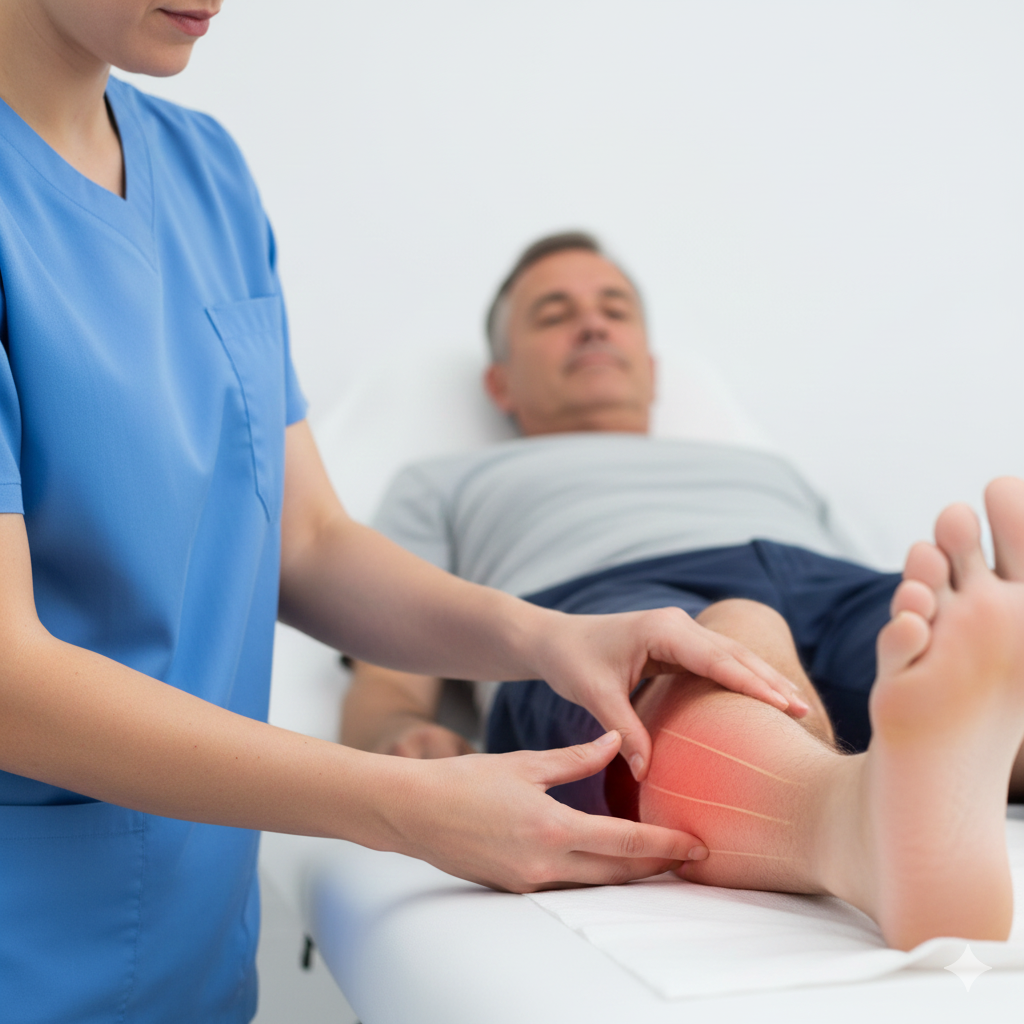
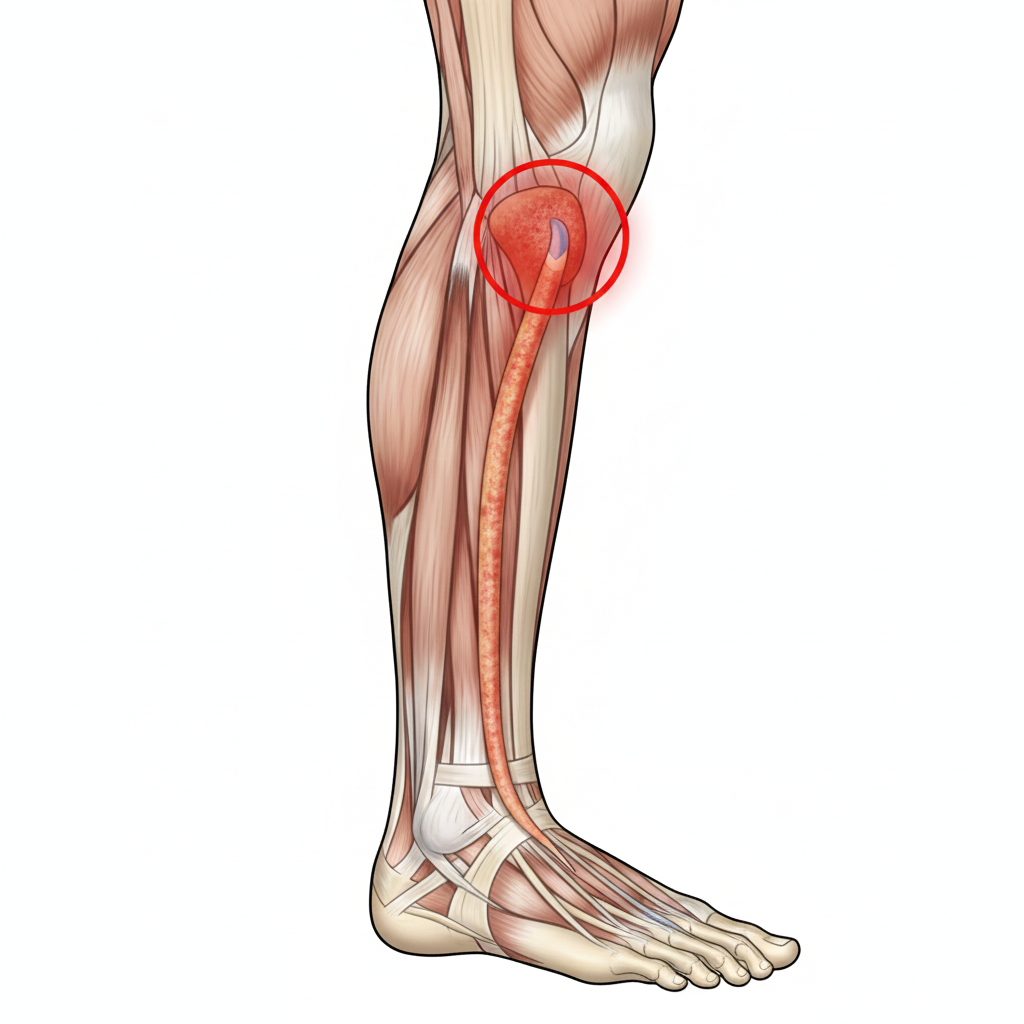
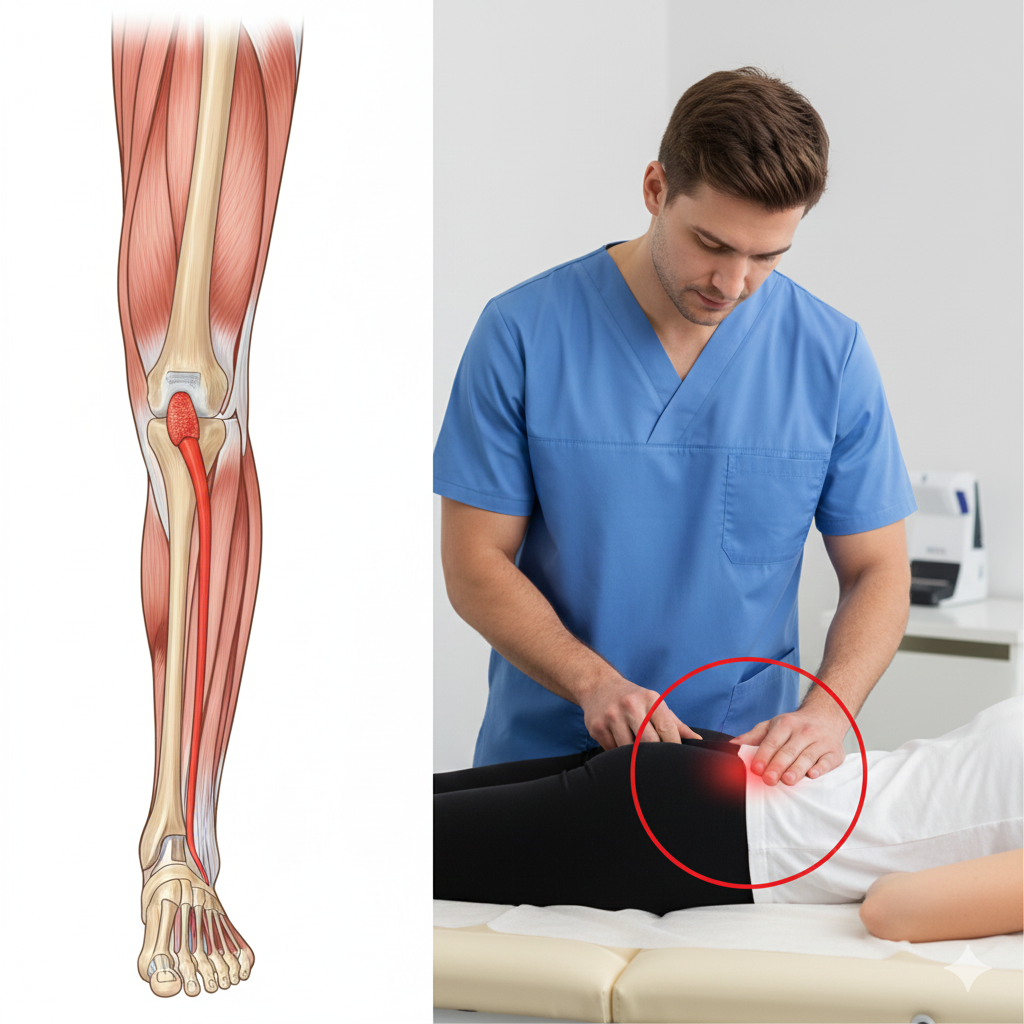
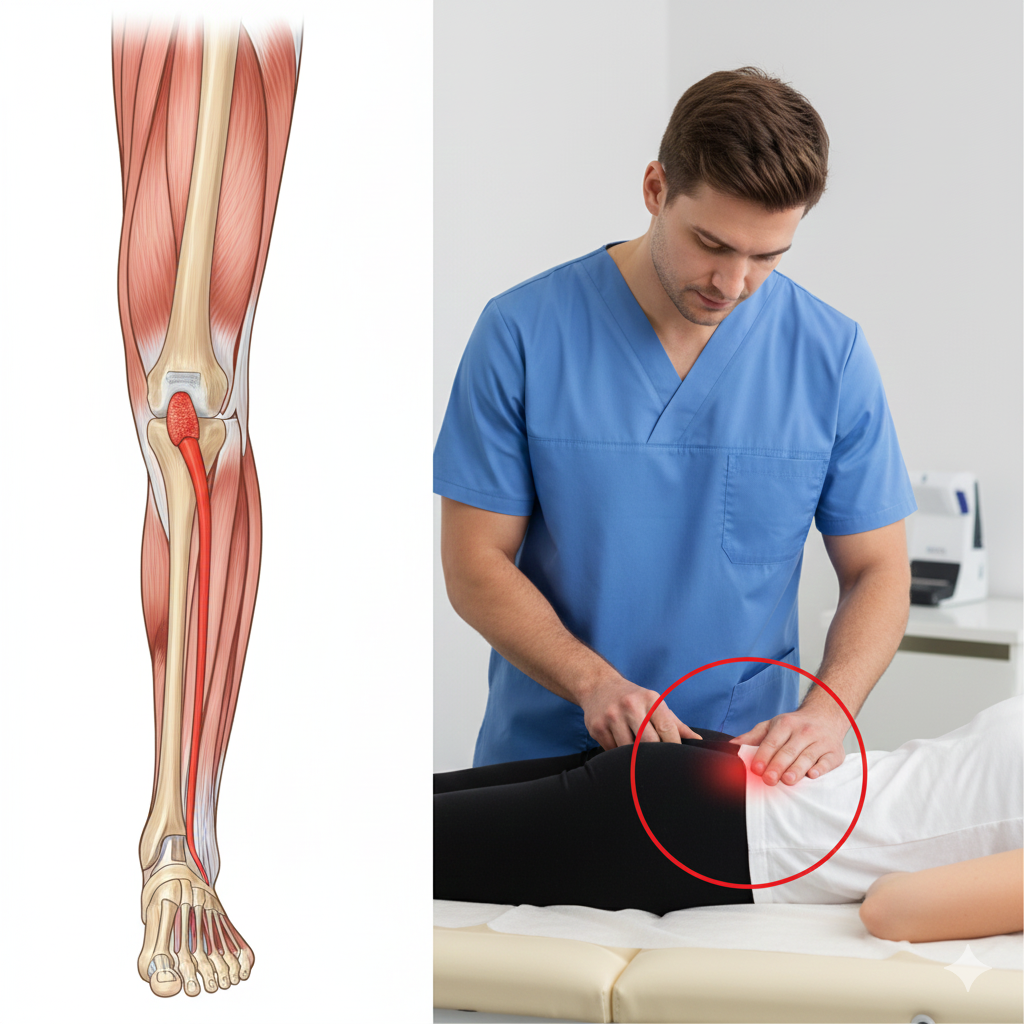
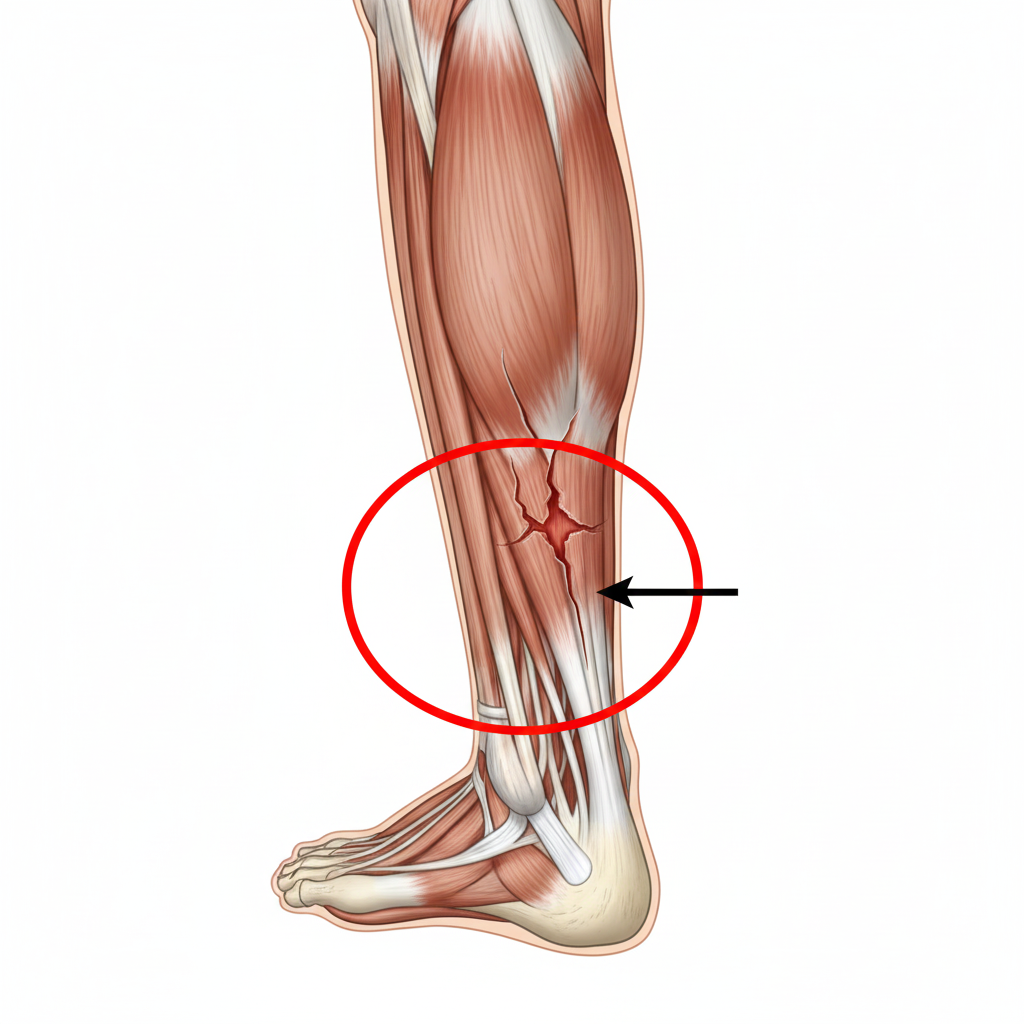
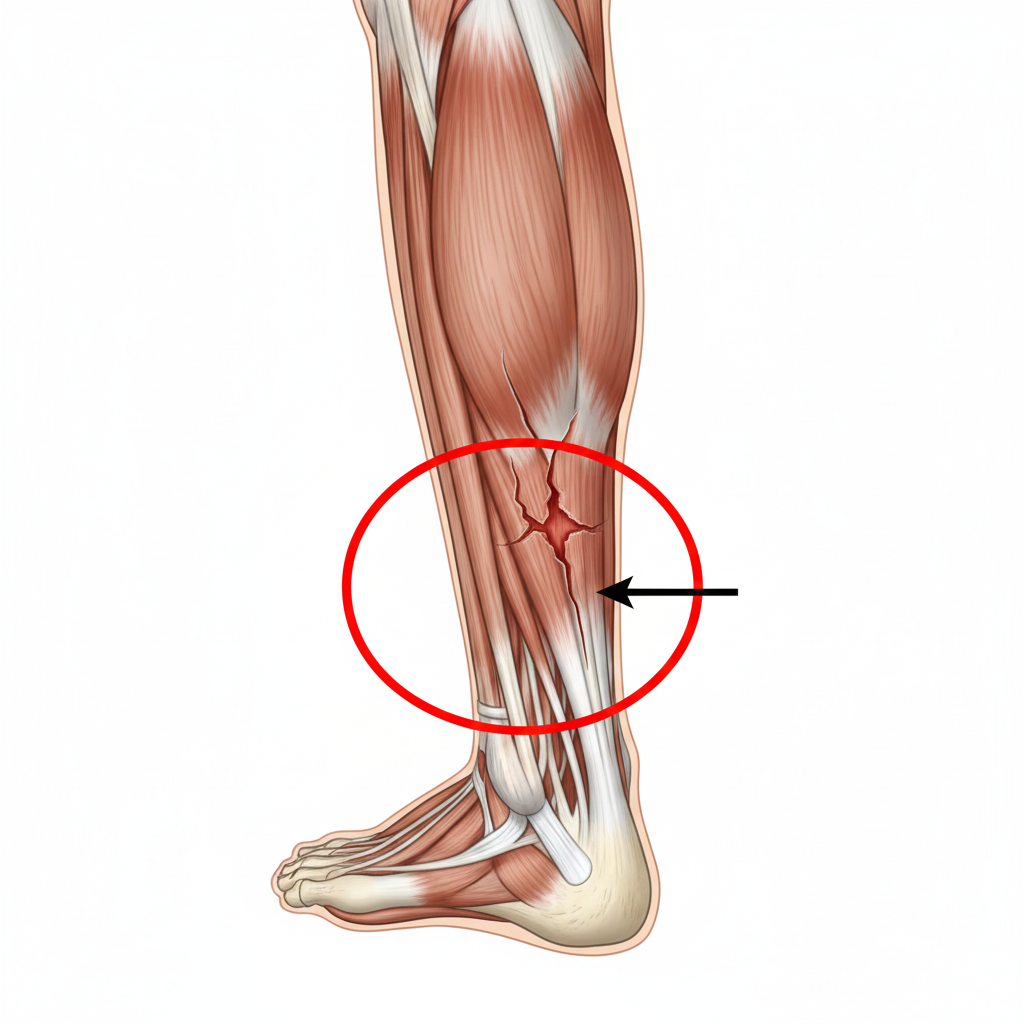
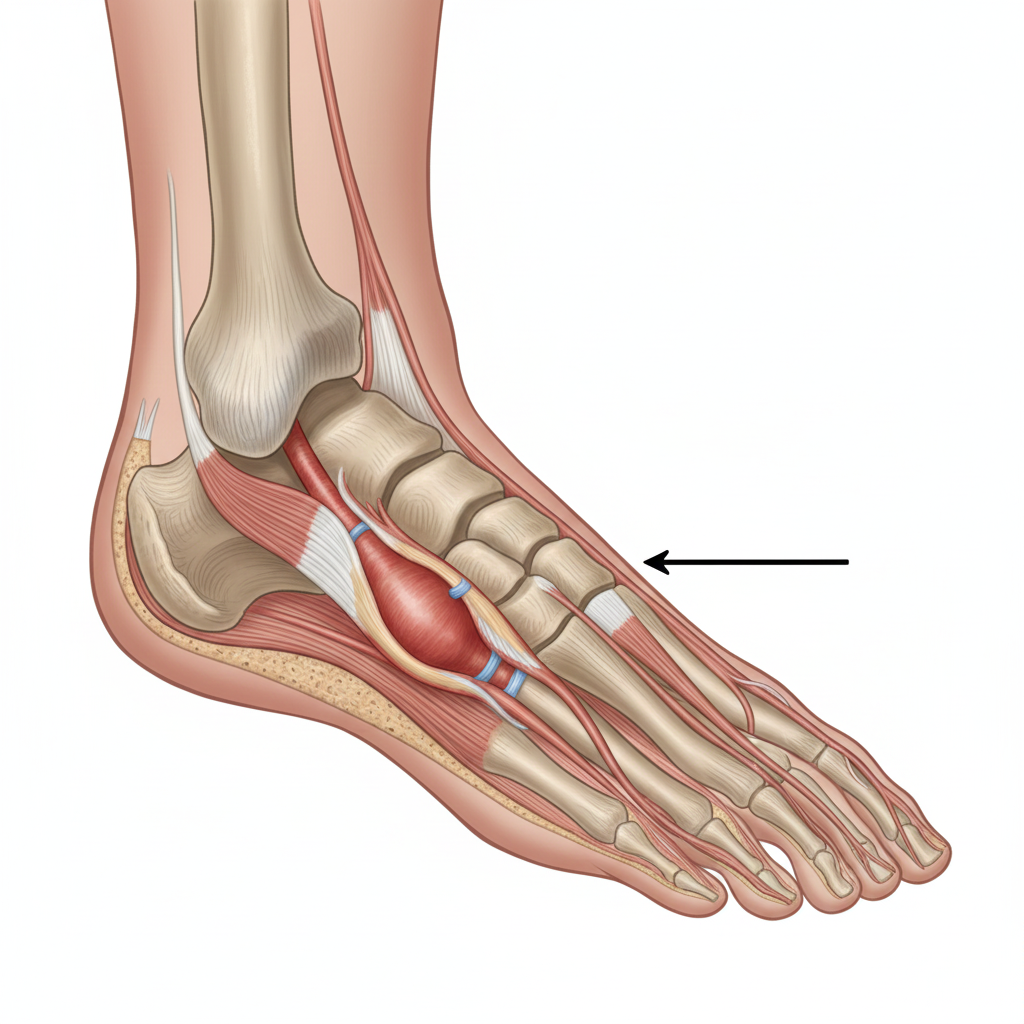
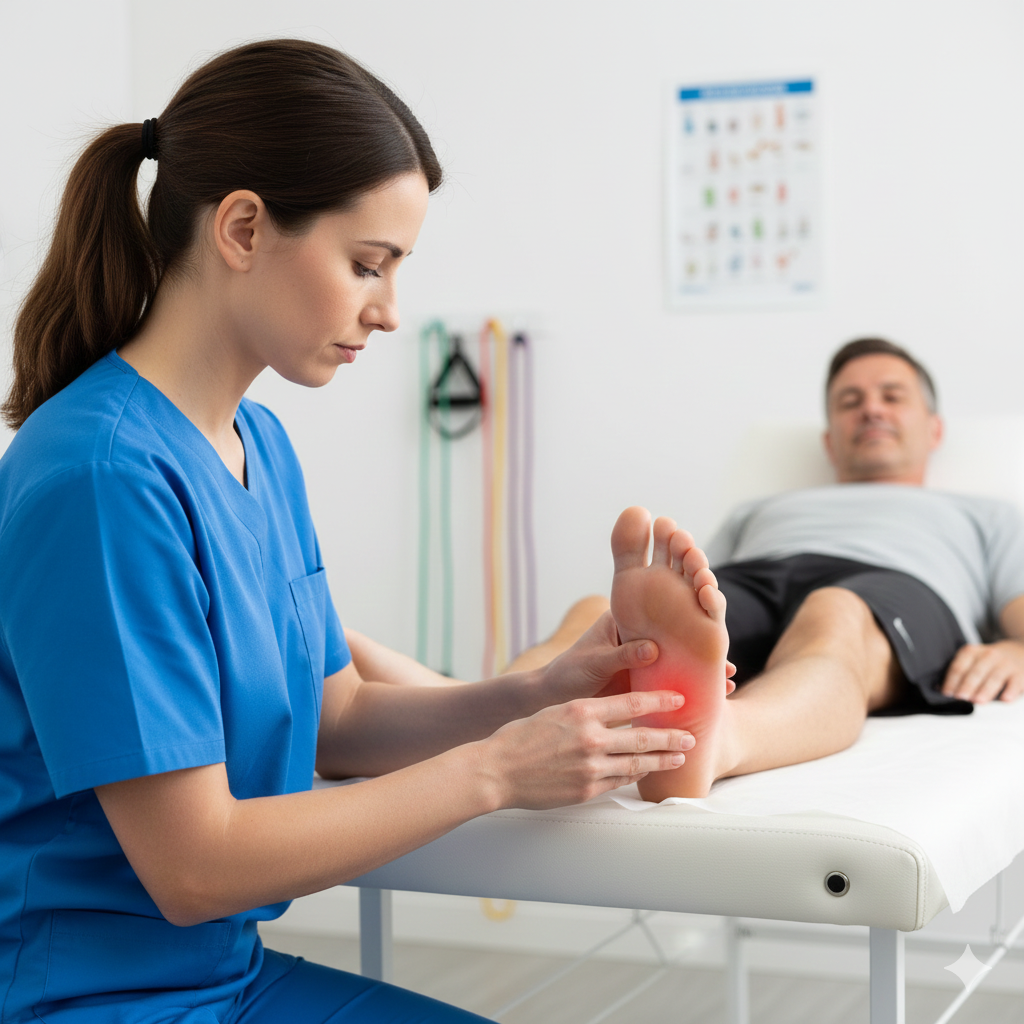
A Tendinopatia dos Peroniais é uma condição clínica que afeta os tendões dos músculos peroniais (peronial curto e peronial longo), que descem pela parte lateral da perna e passam por trás do maléolo lateral (o osso saliente na parte externa do tornozelo). Estes tendões são fundamentais para a estabilidade lateral do tornozelo e para o movimento de eversão (rodar o pé para fora).
A patologia pode manifestar-se como uma tendinite (inflamação aguda) ou, mais comummente, como uma tendinose (degeneração crónica das fibras de colagénio por sobrecarga).
Sintomas
Os sintomas localizam-se tipicamente na face externa do tornozelo e pé:
-
-
Dor Lateral: Dor na parte de trás ou logo abaixo do osso externo do tornozelo.
-
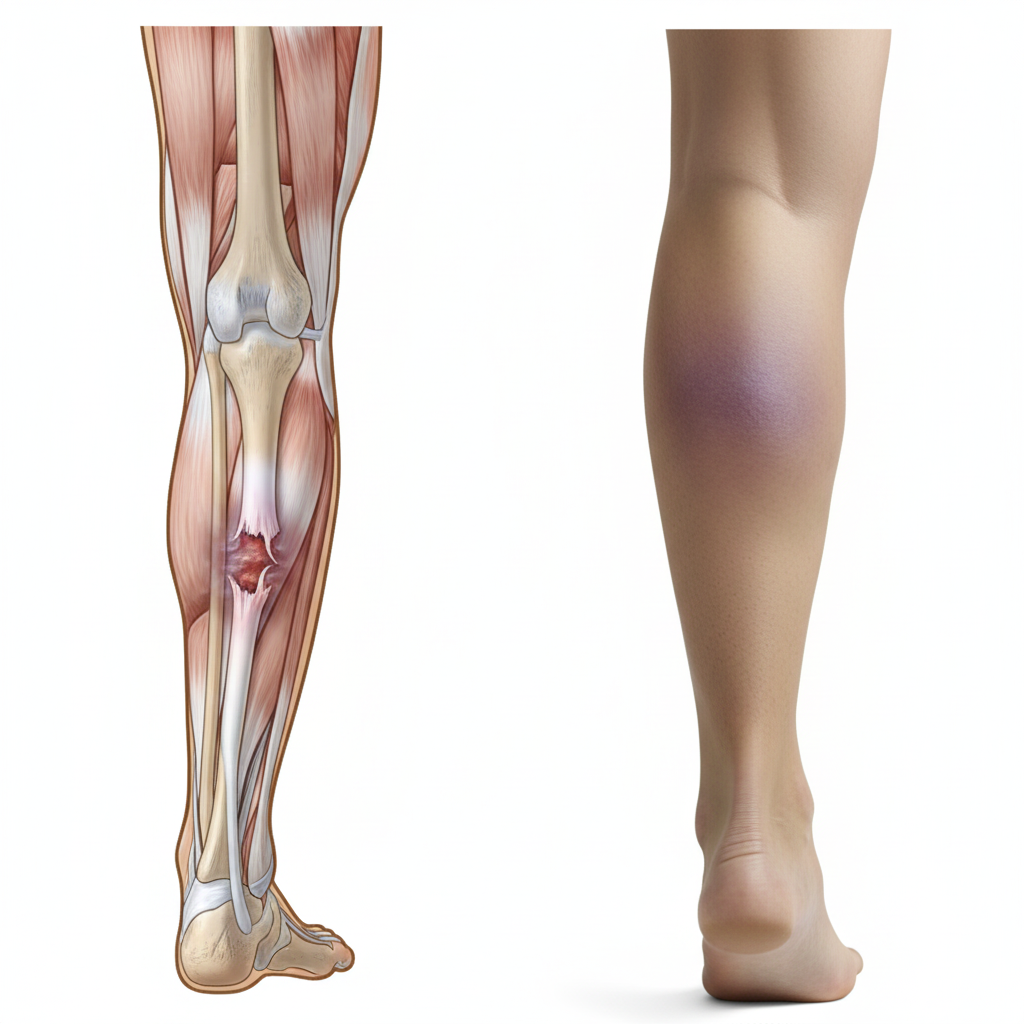
Edema (Inchaço): Inchaço e sensibilidade ao longo do trajeto dos tendões.
-
Agravamento com Atividade: A dor aumenta durante a corrida, saltos ou caminhadas em superfícies irregulares.
-
Rigidez e Instabilidade: Sensação de fraqueza no tornozelo ou dor ao realizar o movimento de colocar o pé para fora contra resistência.
-
Calor Local: Em fases agudas inflamadas, a zona pode apresentar uma temperatura superior ao resto do pé.
-
Causas
As causas estão geralmente ligadas a erros biomecânicos ou sobrecarga mecânica:
-
Entorses de Repetição: Tornozelos instáveis após entorses mal recuperadas sobrecarregam estes tendões.
-
Erros de Treino: Aumento súbito da intensidade, distância ou mudança para calçado desadequado.
-
Biomecânica do Pé: Pés com arco muito elevado (pés cavos) colocam uma tensão extra nos peroniais para estabilizar a pisada.
-
Superfícies Irregulares: Correr ou trabalhar em terrenos inclinados ou instáveis obriga os peroniais a um esforço constante de estabilização.
Diagnóstico
O diagnóstico é predominantemente clínico, mas pode ser apoiado por exames:
-
Exame Físico: Palpação direta dos tendões e testes de resistência muscular (eversão contra força).
-
Teste de Estabilidade: Avaliação de frouxidão ligamentar para verificar se a causa é instabilidade crónica.
-
Ecografia: Excelente para identificar espessamento do tendão, líquido ao redor (tenossinovite) ou pequenas roturas.
-
Ressonância Magnética (RMN): Reservada para casos mais complexos ou suspeita de roturas longitudinais graves que necessitem de cirurgia.
Tratamento (Médico e Fisioterapêutico)
O foco do tratamento é a gestão da carga no tendão e a correção dos fatores que causaram a sobrecarga.
Intervenção Médica:
-
Medicação: Uso de anti-inflamatórios (AINEs) apenas na fase aguda para controlo da dor.
-
Imobilização Temporária: Em casos de dor incapacitante, pode ser necessário o uso de uma bota de imobilização por curto período.
-
Ortóteses: Prescrição de palmilhas personalizadas se houver uma causa biomecânica (como pé cavo-varo).
Intervenção da Fisioterapia:
-
Controlo de Sintomas: Uso de gelo, ultrassom terapêutico ou laser de alta intensidade para redução da dor e edema.
-
Terapia Manual: Mobilização articular do tornozelo e do osso cuboide, que muitas vezes apresenta restrição de movimento nestes casos.
-
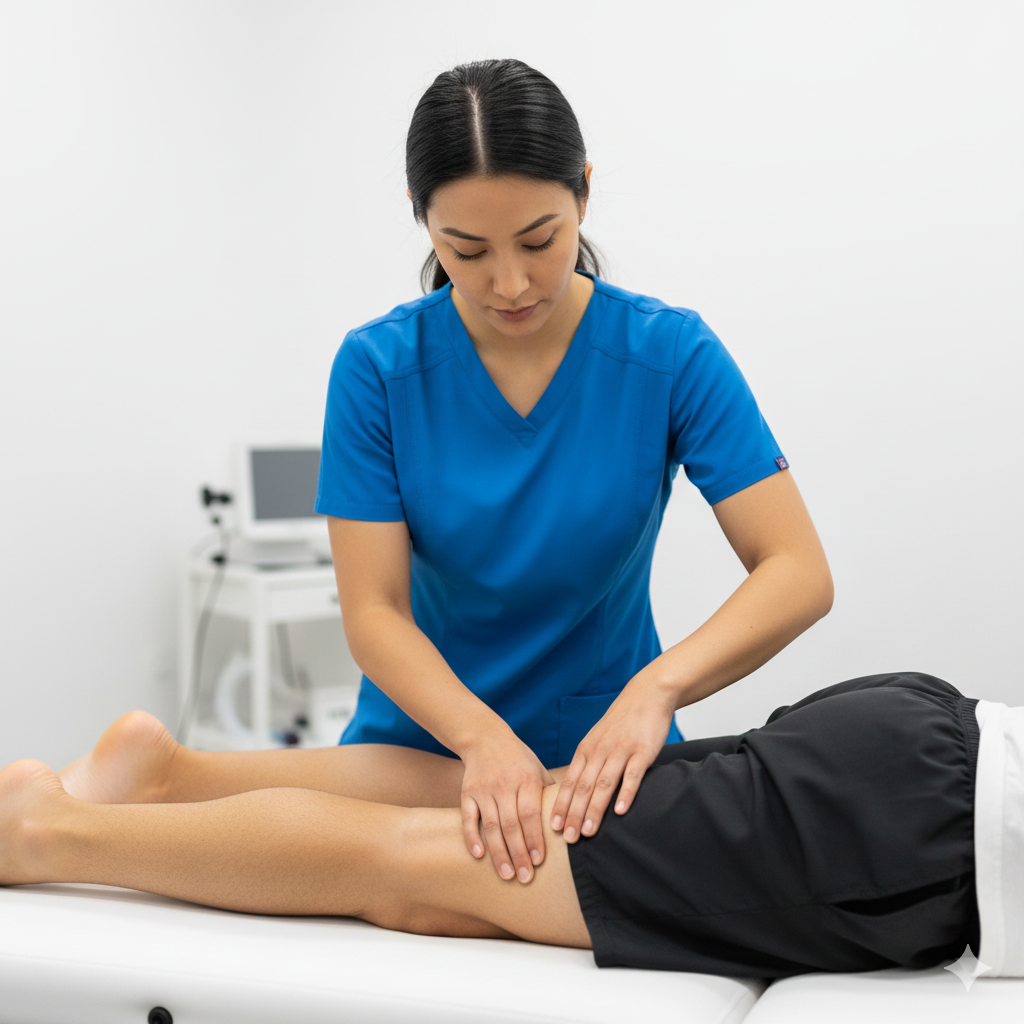
Libertação Miofascial: Massagem profunda nos ventres musculares dos peroniais na lateral da perna para reduzir a tensão sobre o tendão.
-
Fortalecimento Excêntrico: É o padrão-ouro no tratamento de tendinopatias. Exercícios onde o tendão é alongado sob carga para estimular a produção de colagénio saudável.
-
Treino de Proprioceção: Exercícios em superfícies instáveis (discos de equilíbrio) para reeducar o sistema nervoso a estabilizar o tornozelo, protegendo os tendões.
-
Bandagem Funcional (Kinesio Taping): Utilizada para dar suporte ao tendão e reduzir a sobrecarga durante o retorno à atividade.
Prevenção
-
Fortalecimento Regular: Manter os músculos laterais da perna fortes, especialmente se já teve entorses.
-
Calçado Adequado: Garantir que o calçado de desporto está em boas condições e é adequado ao seu tipo de pisada.
-
Progressão Gradual: Seguir a regra dos 10% (não aumentar a carga de treino mais de 10% por semana).
-
Treino em Diferentes Terrenos: Variar as superfícies para que o pé se adapte a diferentes exigências, evitando sobrecargas repetitivas em asfalto duro.