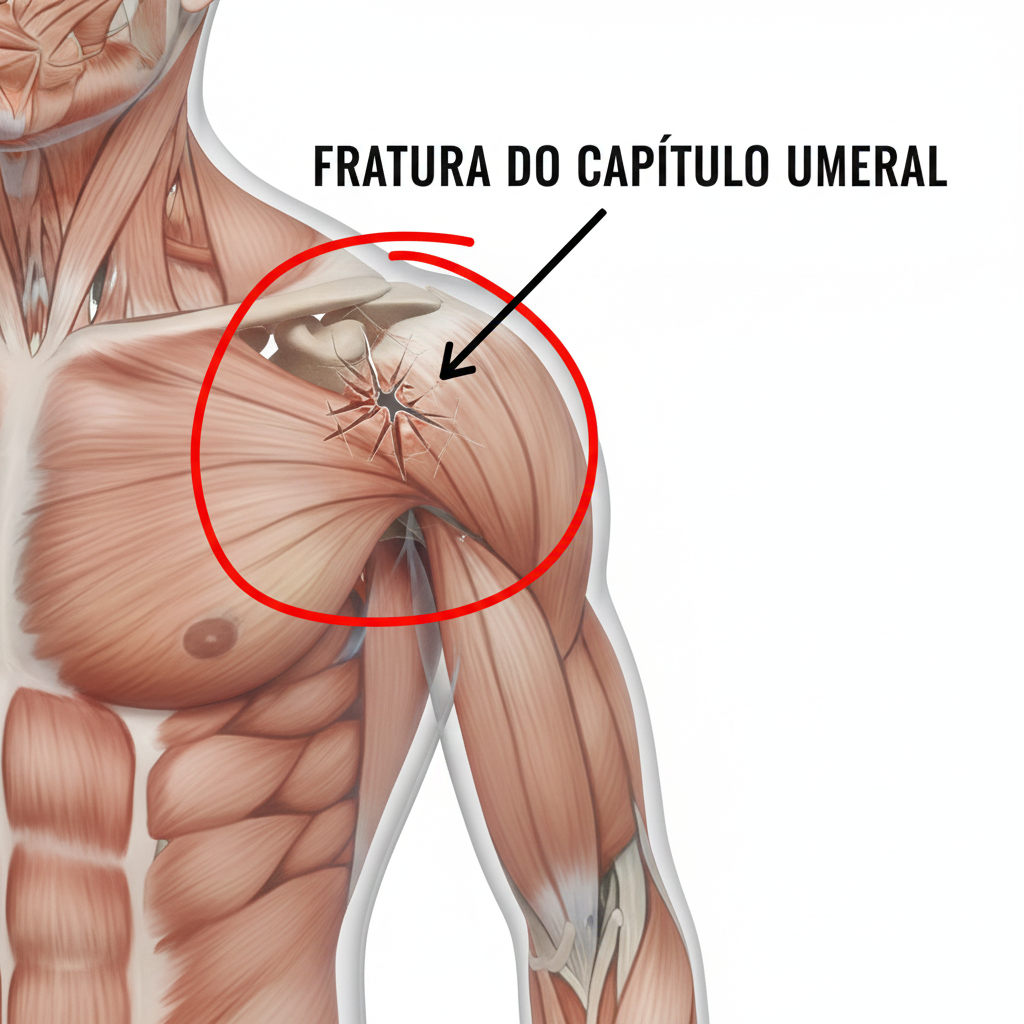
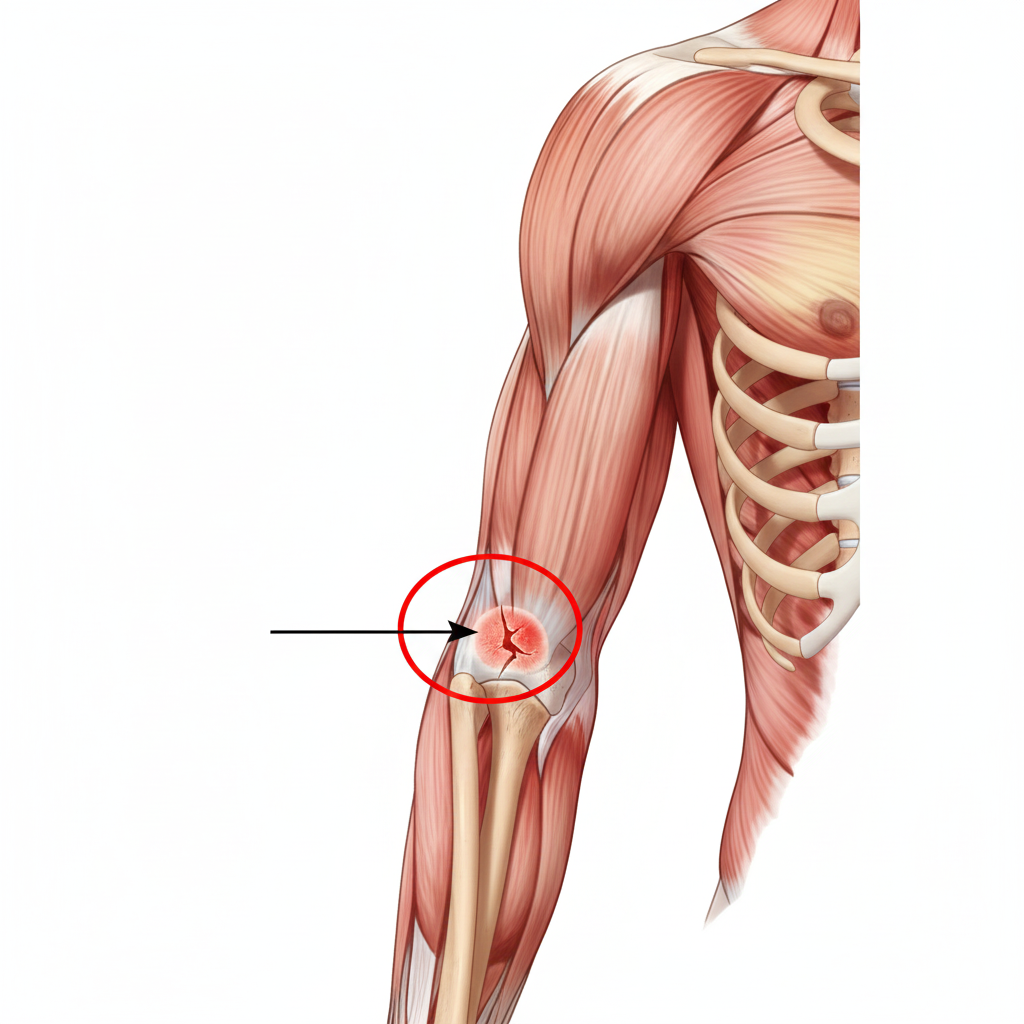
Fratura do Capítulo Umeral
Fratura do Capítulo Umeral (Côndilo Umeral)
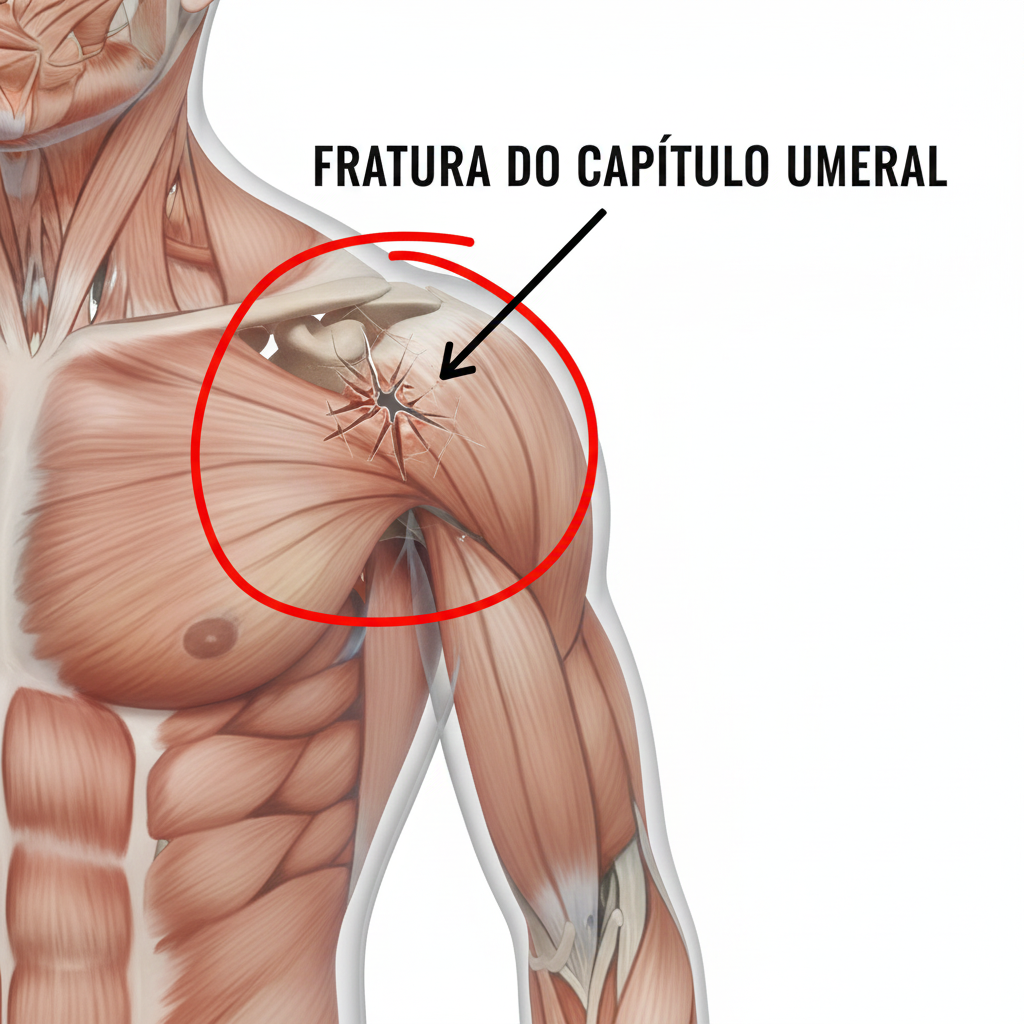
Esta fratura envolve a separação da superfície articular arredondada do úmero (o capítulo/côndilo) do restante osso do braço. É uma fratura intra-articular, o que significa que afeta a superfície da articulação, sendo crucial um alinhamento perfeito para evitar problemas futuros.
Sintomas
Os sintomas de uma fratura do capítulo umeral são:
-
Dor intensa e imediata: Dor aguda no cotovelo sentida no momento do traumatismo.
-
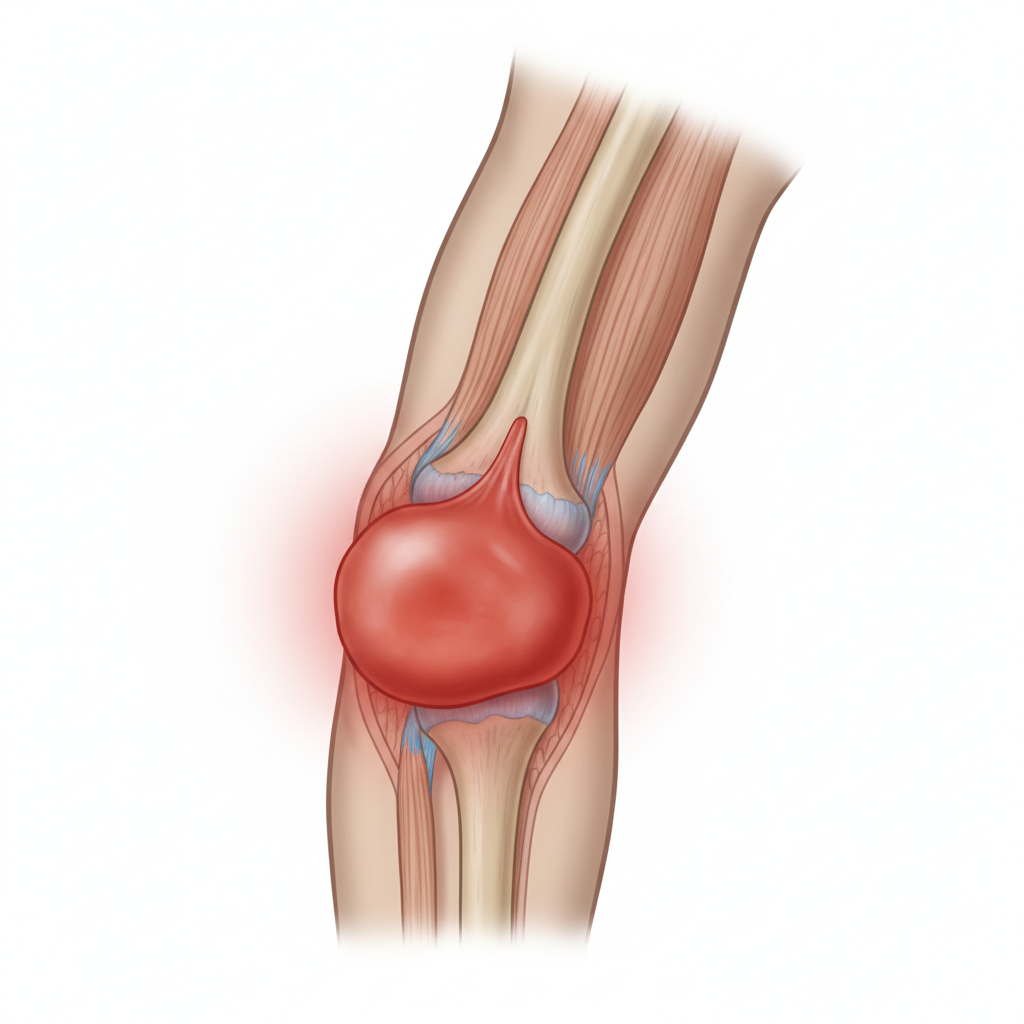
Inchaço (Edema): Inchaço rápido e significativo em torno da articulação do cotovelo, devido à hemorragia intra-articular.
-
Equimose: Pode surgir uma nódoa negra significativa à volta do cotovelo.
-
Limitação do Movimento: O paciente apresenta dificuldade ou incapacidade de mover o cotovelo, tanto para dobrar (flexão) quanto para esticar (extensão), devido à dor e ao bloqueio mecânico dos fragmentos.
-
Dor com a Rotação do Antebraço: Tal como na fratura da cabeça radial, a pronação e supinação (rotação do antebraço) são frequentemente dolorosas e limitadas.
-
Sensibilidade: Dor intensa ao toque na parte frontal e lateral do cotovelo.
Causas
A fratura do capítulo umeral ocorre tipicamente através do mesmo mecanismo da fratura da cabeça radial:
-
Queda sobre o Braço Estendido (Mão em Extensão): É a causa mais comum. A força de impacto transmitida através do antebraço e da cabeça radial, ao atingir a superfície articular do úmero (o capítulo), provoca a cisão e a separação do fragmento ósseo. Este fragmento é geralmente forçado para cima e para a frente.
Diagnóstico
O diagnóstico deve ser rápido e preciso, uma vez que estas fraturas requerem frequentemente intervenção cirúrgica:
-
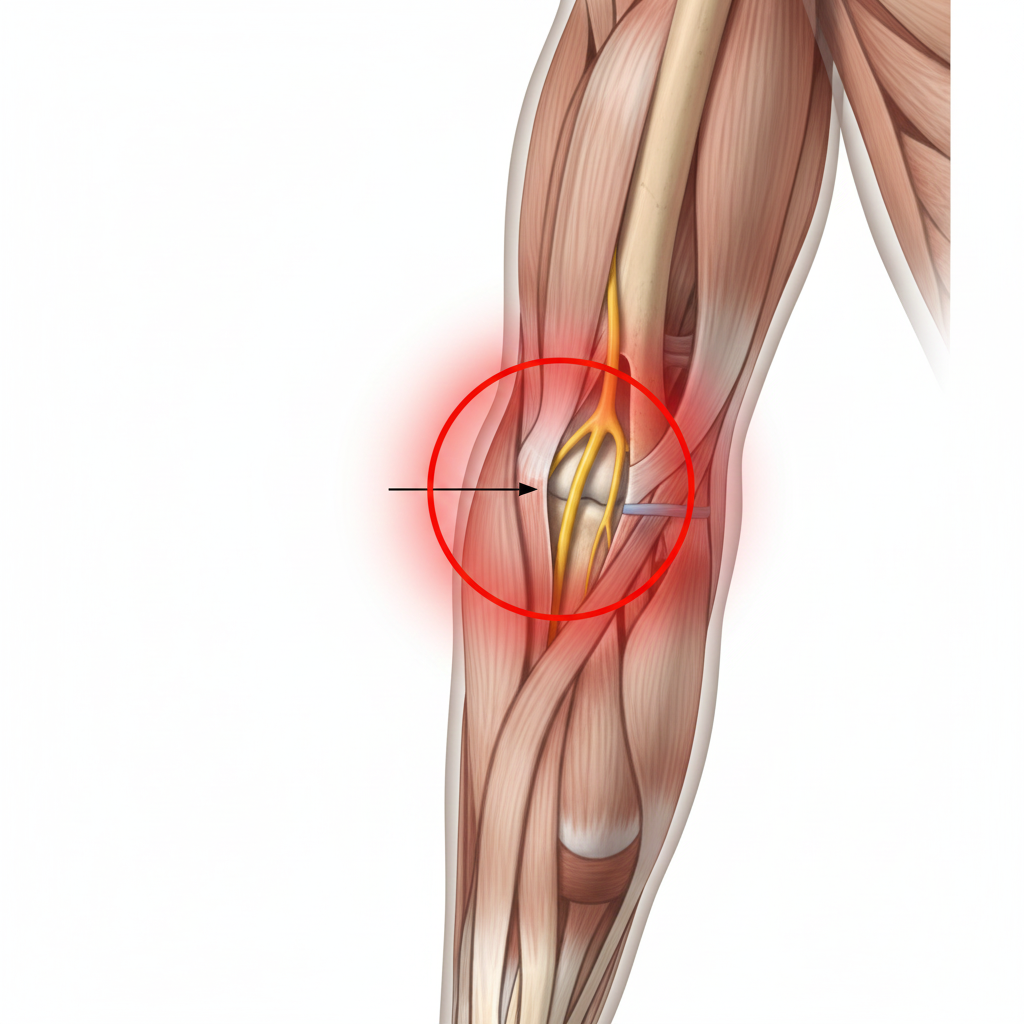
Histórico Clínico e Exame Físico: O médico irá avaliar a presença de dor, inchaço e a limitação de movimento. É crucial verificar o estado neurovascular, especialmente o nervo cubital e o nervo mediano, que podem ser afetados pela lesão.
-
Radiografias (RX): São o exame essencial. Devem ser tiradas múltiplas projeções (anteroposterior e lateral) do cotovelo. A projeção lateral é particularmente importante para visualizar o fragmento do capítulo umeral que se deslocou para a frente na articulação.
-
Tomografia Computorizada (TAC): É frequentemente necessária para classificar a fratura e determinar o número e o tamanho exato dos fragmentos, sendo fundamental para o planeamento cirúrgico da reconstrução articular.
Tratamento
O tratamento para a fratura do capítulo umeral é, na maioria dos casos, cirúrgico, devido à natureza intra-articular da lesão. O objetivo é restaurar a anatomia da articulação do cotovelo com a maior precisão possível para evitar a artrose e a rigidez.
-
Tratamento Cirúrgico (Fixação Aberta com Redução Interna – ORIF):
-
Redução Anatómica: O cirurgião reposiciona os fragmentos ósseos na sua posição exata.
-
Fixação: Os fragmentos são fixados firmemente com pequenos parafusos (muitas vezes parafusos de compressão sem cabeça) ou placas minúsculas.
-
Objetivo: Obter a estabilidade suficiente que permita a mobilização precoce do cotovelo.
-
-
Tratamento Não Cirúrgico:
-
Reservado apenas para fraturas não deslocadas ou minimamente deslocadas, o que é raro.
-
Mesmo nestes casos, a imobilização é mantida pelo menor tempo possível (geralmente menos de 1 semana) para prevenir a rigidez articular (a complicação mais temida no cotovelo).
-
-
Reabilitação Pós-Tratamento:
-
Fisioterapia: É essencial e deve começar o mais cedo possível, de acordo com as instruções do cirurgião, para restaurar a amplitude de movimento do cotovelo e, posteriormente, a força.
-
Prevenção
A prevenção da fratura do capítulo umeral é semelhante à prevenção de outras fraturas do cotovelo:
-
Prevenção de Quedas: Garantir a segurança em casa (remover obstáculos, boa iluminação) e evitar situações de alto risco, especialmente em superfícies escorregadias.
-
Equipamento de Proteção: Utilizar proteção adequada (cotoveleiras) em desportos ou atividades de risco (ex: skate, snowboard).
-
Saúde Óssea: Manter uma boa ingestão de cálcio e vitamina D e tratar a osteoporose para fortalecer a resistência óssea.
-
Consciência Corporal: Em desportos e atividades ao ar livre, manter a consciência da técnica correta para evitar o reflexo de cair com o braço esticado.
Se ocorrer uma lesão no cotovelo, procurar atendimento médico imediato é crucial para um diagnóstico e tratamento adequados, minimizando o risco de complicações a longo prazo, como a rigidez articular e a artrose.