Sindrome Piriforme (Piramidal) + Irradiação MI
Síndrome do Piriforme + Irradiação MI
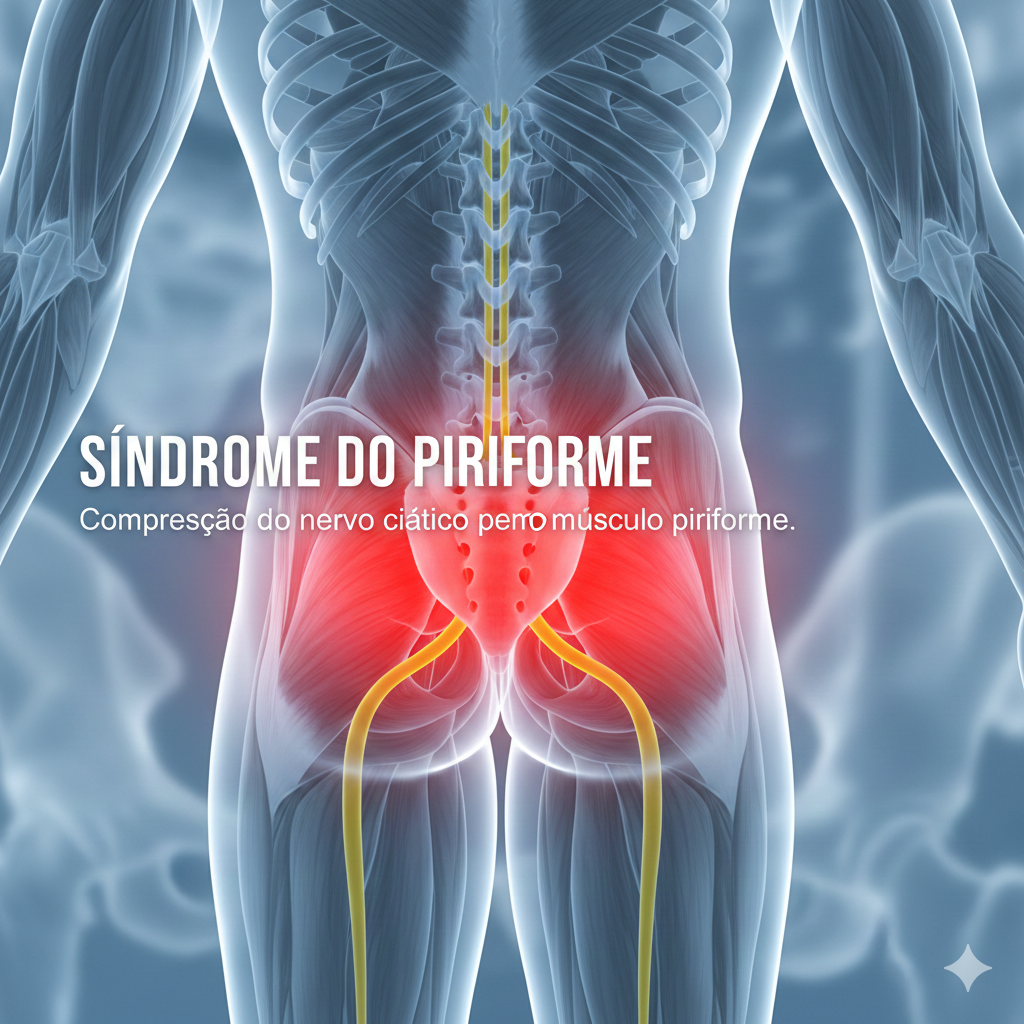
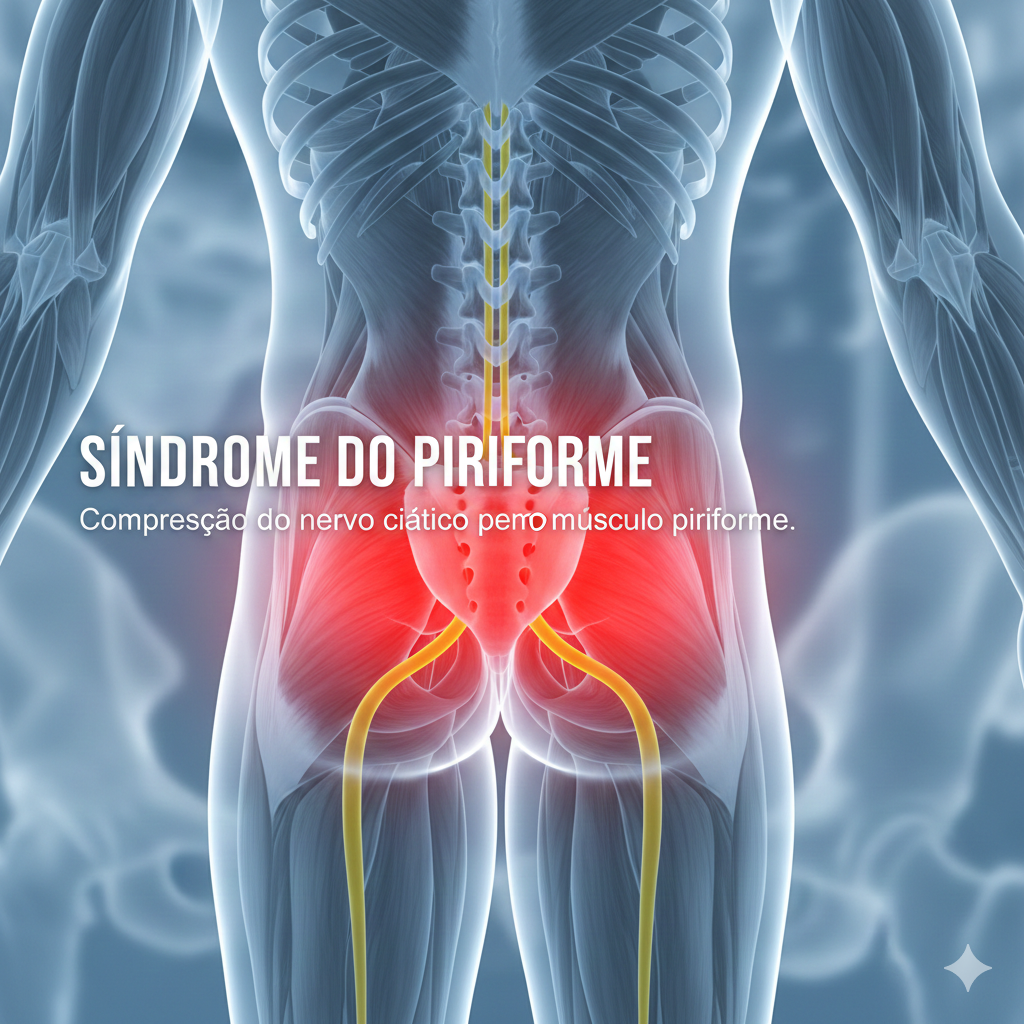
1. Síndrome do Piriforme
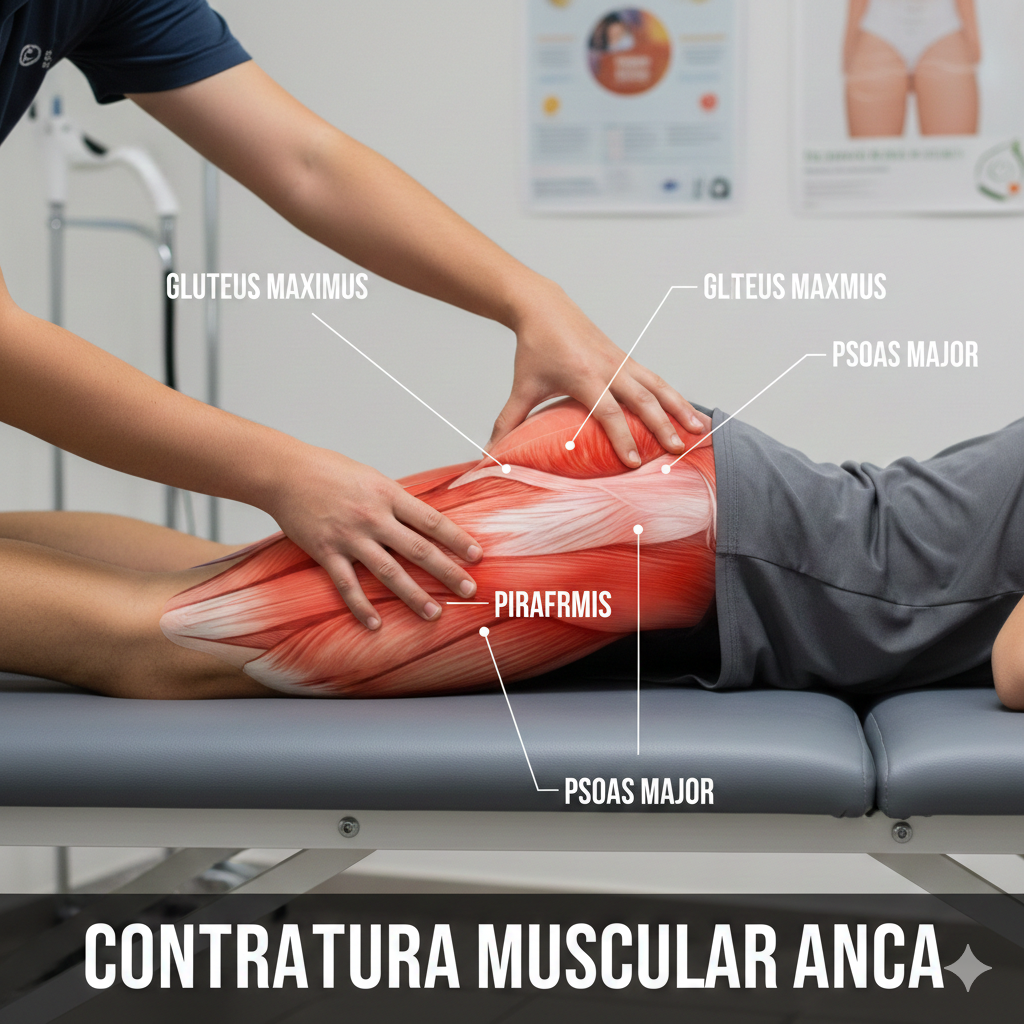
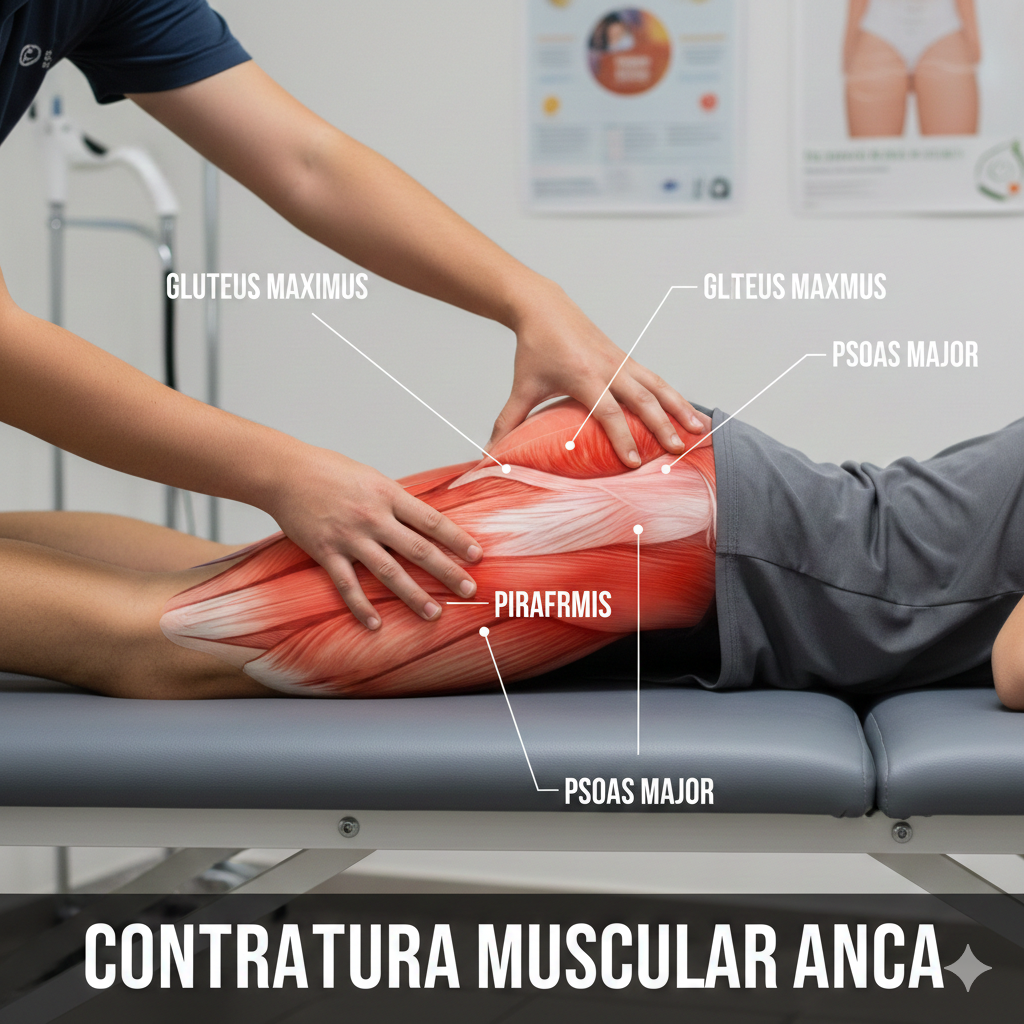
A Síndrome do Piriforme é uma condição neuromuscular em que o músculo piriforme, localizado profundamente na nádega (região glútea), comprime ou irrita o nervo ciático (o maior nervo do corpo), causando dor, dormência e formigueiro que podem irradiar para a parte posterior da perna.
Sintomas
Os sintomas são frequentemente confundidos com a ciática causada por hérnia discal (dor lombar), mas a dor não se inicia tipicamente na coluna:
-
-
Dor Profunda na Nádega: Dor persistente e latejante na região da nádega, geralmente unilateral (apenas num lado).
-
Irradiação da Dor (Falsa Ciática): A dor irradia pela parte posterior da coxa e, por vezes, pela perna, podendo chegar ao pé.
-
Agravamento com a Posição: A dor piora ao sentar-se, especialmente em superfícies duras, ou após estar sentado por longos períodos.
-
-
Agravamento com Atividade: A dor pode agravar-se ao subir escadas, correr, caminhar ou ao realizar a rotação externa do quadril (rodar a perna para fora).
-
Alívio com Repouso: A dor tende a melhorar ao deitar-se.
Causas
A síndrome do piriforme ocorre quando o músculo piriforme está tenso, inflamado ou sofre espasmos, comprimindo o nervo ciático que passa por baixo (ou, em cerca de 15% das pessoas, através) dele. As causas incluem:
-
Traumatismo Direto: Lesão na nádega devido a uma queda ou impacto direto.
-
Sobrecarga e Uso Excessivo: Movimentos repetitivos ou intensos (ex: corrida, ciclismo, agachamentos) que causam hipertrofia ou inflamação do músculo.
-
Má Postura: Sentar-se de forma inadequada ou por períodos muito longos, especialmente com a carteira no bolso traseiro (o que pressiona diretamente o músculo).
-
Problemas Biomecânicos: Desequilíbrios na marcha ou diferença no comprimento das pernas que causam tensão compensatória no músculo.
Diagnóstico
O diagnóstico é um diagnóstico de exclusão (ou seja, feito após descartar outras causas mais comuns de ciática, como a hérnia discal) e é primariamente clínico:
-
Histórico Clínico e Exame Físico: O médico procura o ponto de dor máxima na nádega e realiza testes provocativos, como o Teste de Freiberg (dor ao rodar a perna para dentro enquanto o quadril está esticado) ou o Teste de Pace (dor ao afastar o joelho contra resistência).
-
Exames de Imagem (para exclusão):
-
Radiografias (RX) e Ressonância Magnética (RMN) da Coluna: Utilizadas para descartar a dor ciática verdadeira causada por compressão nervosa na coluna lombar.
-
Ecografia (Ultrassonografia): Pode ser usada para visualizar o músculo piriforme e guiar injeções.
-
Tratamento
O tratamento é geralmente conservador:
-
Fisioterapia: É a primeira linha de tratamento. Foca-se em alongar e relaxar o músculo piriforme, fortalecer os músculos do quadril (glúteos médios e extensores) e corrigir desequilíbrios biomecânicos.
-
Medicação: Anti-inflamatórios não esteroides (AINEs) e relaxantes musculares para aliviar a inflamação e o espasmo.
-
Modificação de Atividades: Evitar as atividades que agravam a dor e o uso de assentos acolchoados.
-
Infiltrações: Injeções de anestésicos locais e corticosteroides (ou toxina botulínica) no músculo piriforme para alívio da dor e relaxamento muscular.
-
Cirurgia: Raramente é necessária, mas pode ser considerada em casos persistentes, para descompressão do nervo ciático (secção do tendão do piriforme).
Prevenção
-
Alongamento Regular: Manter a flexibilidade do músculo piriforme e dos isquiotibiais (parte posterior da coxa).
-
Fortalecimento: Fortalecer os glúteos e a musculatura do core para estabilizar a bacia.
-
Evitar a Compressão: Não guardar objetos (carteiras, telemóveis) no bolso traseiro ao sentar-se e evitar sentar-se por longos períodos sem se levantar.
2. Irradiação para os Membros Inferiores (MI)
A Irradiação para os Membros Inferiores (MI) não é uma doença, mas um sintoma, que se refere à dor, formigueiro, dormência ou fraqueza que se estendem da coluna ou da nádega para a perna.
Causas Comuns de Irradiação para os MI
A causa mais comum é a radiculopatia (compressão ou irritação de uma raiz nervosa) na coluna lombar:
-
Hérnia Discal: O disco intervertebral “sai” do seu lugar e comprime a raiz nervosa adjacente (a causa mais frequente da ciática verdadeira).
-
Estenose Lombar: Estreitamento do canal vertebral que comprime a medula ou as raízes nervosas.
-
Espondilolistese: Deslizamento de uma vértebra sobre a outra.
-
Síndrome do Piriforme: (Conforme descrito acima) Causa de irradiação sem compressão na coluna.
-
Doença Vascular: Em casos raros, a dor nas pernas pode ser causada por problemas de circulação (ex: claudicação intermitente).
Diagnóstico e Tratamento da Irradiação
O diagnóstico do sintoma de irradiação foca-se em identificar a causa subjacente, sendo o exame neurológico e a RMN da coluna essenciais. O tratamento é direcionado à causa (ex: fisioterapia e AINEs para hérnia discal; descompressão cirúrgica para estenose grave).
Se os seus sintomas de dor ou formigueiro na nádega e irradiação para a perna persistem, é crucial procurar um médico (ortopedista ou fisiatra) para confirmar se é Síndrome do Piriforme ou Ciática causada por um problema na coluna.