Gonartrose
Gonartrose
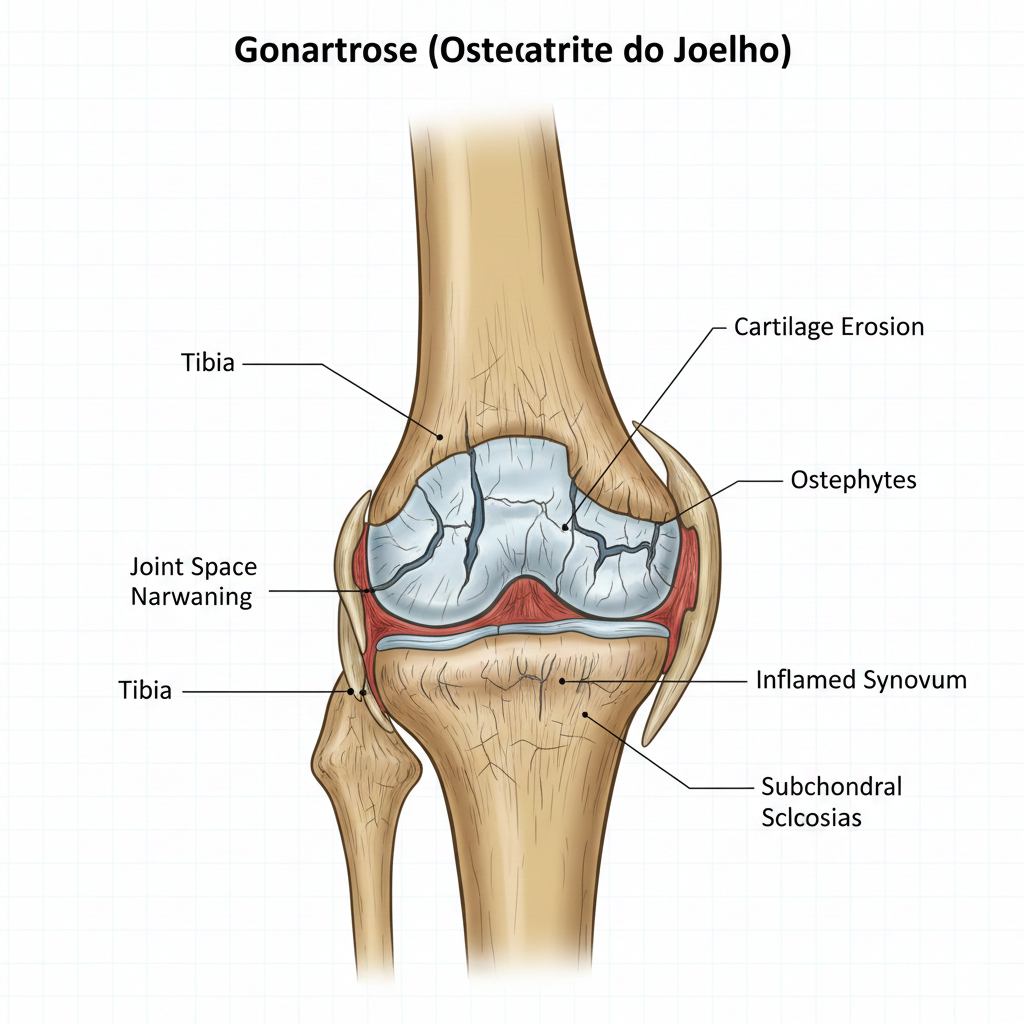
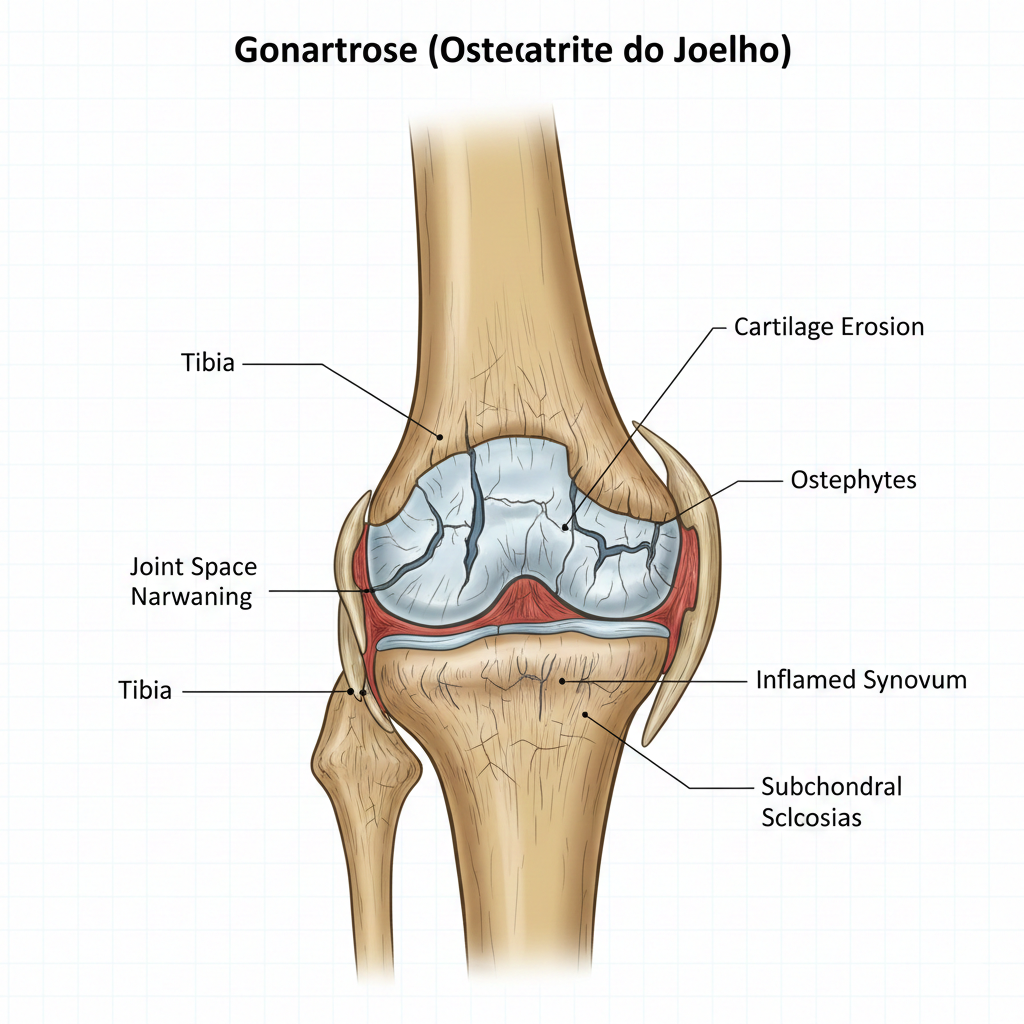
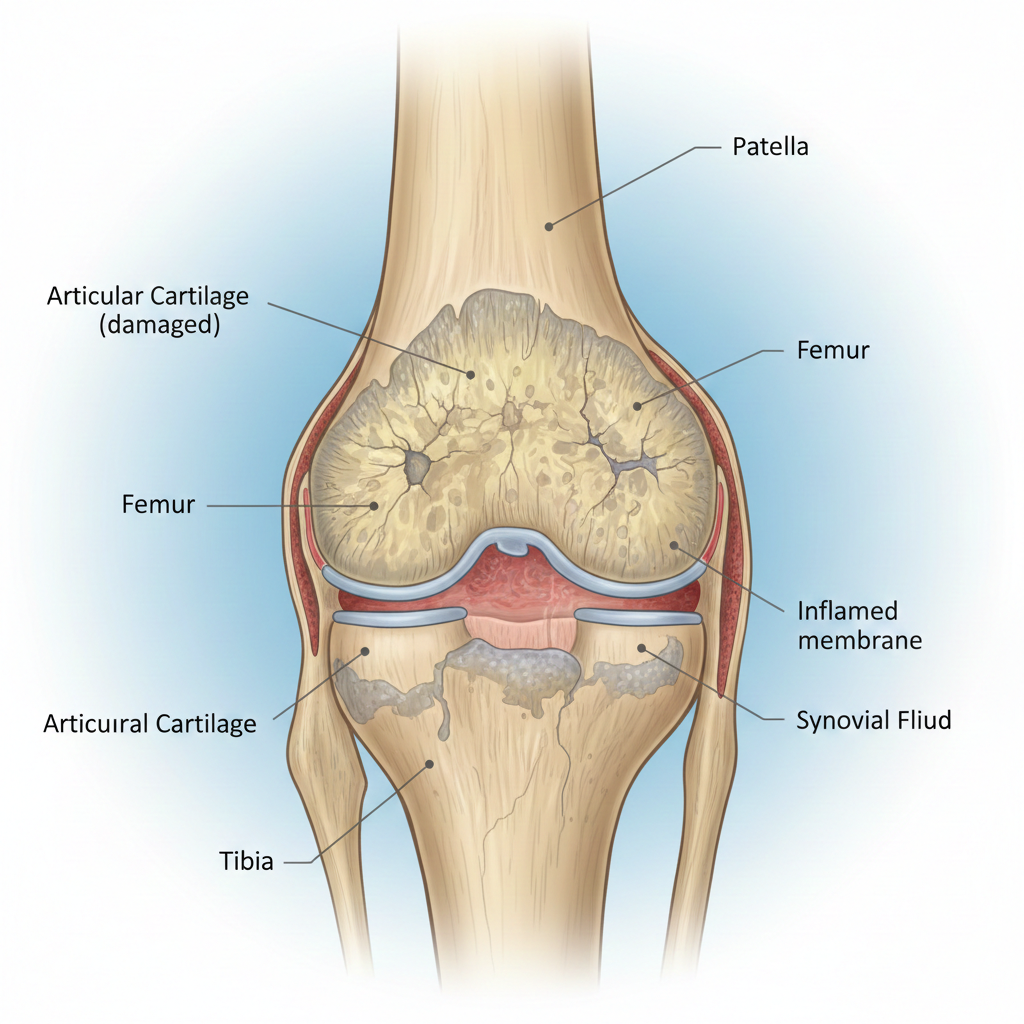
A Gonartrose é o termo médico utilizado para descrever a Osteoartrite (ou Artrose) do Joelho. É uma doença degenerativa crónica, progressiva e irreversível, caracterizada pelo desgaste da cartilagem articular que reveste as extremidades dos ossos (fémur e tíbia, principalmente) na articulação do joelho.
Com o tempo, a perda de cartilagem leva ao atrito osso contra osso, o que causa dor, rigidez, limitação de movimento e, frequentemente, a formação de esporões ósseos (osteófitos). É a forma mais comum de artrose e uma das principais causas de incapacidade em adultos idosos.
Sintomas
Os sintomas da gonartrose desenvolvem-se tipicamente de forma gradual e pioram com o tempo:
-
Dor no Joelho: É o sintoma predominante. A dor é geralmente do tipo mecânico, ou seja, agrava-se com o movimento e o esforço (ex: caminhar, subir/descer escadas) e melhora com o repouso.
-
Pode haver dor no início do movimento (start-up pain) após períodos de repouso (ex: ao levantar-se de uma cadeira).
-
Em fases avançadas, a dor pode tornar-se constante e manifestar-se também em repouso ou à noite.
-
-
Rigidez Articular: O joelho fica “preso” ou rígido, especialmente após períodos de inatividade (ex: de manhã ao acordar ou depois de estar sentado por muito tempo).
-
Crepitação: O paciente pode sentir ou ouvir um som de “ranger” ou “estalo” (crepitação) ao mover a articulação, resultante do atrito das superfícies ósseas irregulares.
-
Limitação da Amplitude de Movimento: A capacidade de dobrar (flexão) e esticar (extensão) totalmente o joelho é progressivamente reduzida.
-
Inchaço (Edema): O joelho pode inchar devido à inflamação da sinovial ou ao derrame articular (acumulação de líquido na articulação).
-
Deformidade: Em estágios avançados, a perda de cartilagem e as alterações ósseas podem levar a deformidades do joelho (joelho em arco – varus – ou joelho em “X” – valgus).
-
Instabilidade: O paciente pode sentir que o joelho “falha” ou está instável.
Causas
A gonartrose pode ser classificada em primária (sem causa aparente) ou secundária (com uma causa identificável).
-
Gonartrose Primária:
-
Envelhecimento: É a causa mais comum. A cartilagem degenera naturalmente com o passar dos anos.
-
Fatores Genéticos: A predisposição familiar é um fator importante.
-
-
Gonartrose Secundária:
-
Traumatismos Anteriores: Lesões graves no joelho (ex: fraturas intra-articulares, lesões ligamentares complexas, lesões meniscais não tratadas) podem danificar a cartilagem e acelerar o desenvolvimento da artrose.
-
Obesidade: O peso excessivo aumenta dramaticamente a carga e o stress mecânico nas articulações do joelho, acelerando o desgaste da cartilagem.
-
Sobrecarga Ocupacional/Desportiva: Certas profissões ou desportos de alto impacto que envolvem flexão repetitiva, agachamento ou levantamento de peso podem aumentar o risco.
-
Doenças Inflamatórias: Doenças autoimunes como a Artrite Reumatoide, Gota ou Artrite Séptica (infetada) podem danificar a cartilagem.
-
Deformidades Congénitas ou Adquiridas: Joelhos valgus (em “X”) ou varus (em arco) alteram o alinhamento e a distribuição de carga no joelho.
-
Diagnóstico
O diagnóstico da gonartrose é feito por um médico (ortopedista ou reumatologista) e baseia-se em:
-
Histórico Clínico e Exame Físico: O médico irá questionar sobre o tipo de dor, a sua localização e os fatores que a aliviam ou agravam. No exame físico, é avaliado o inchaço, a sensibilidade, a estabilidade, a crepitação e a amplitude de movimento do joelho.
-
Radiografias (RX): São o exame inicial e mais importante para o diagnóstico. As radiografias do joelho com o paciente em pé (com carga) são essenciais para mostrar:
-
Estreitamento do Espaço Articular: Indica perda de cartilagem.
-
Osteófitos: Formação de esporões ósseos.
-
Esclerose Subcondral: Aumento da densidade óssea abaixo da cartilagem.
-
Deformidade e Alinhamento: Avaliação da deformidade varus ou valgus.
-
-
Análises de Sangue: Podem ser solicitadas para descartar outras causas de dor, como artrite reumatoide ou outras artropatias inflamatórias.
-
Ressonância Magnética Nuclear (RMN): Não é necessária para o diagnóstico de artrose simples, mas pode ser útil para avaliar a cartilagem, meniscos, ligamentos e outras estruturas em detalhe, especialmente se houver suspeita de rotura meniscal ou ligamentar associada.
Tratamento
O tratamento visa aliviar a dor, melhorar a função e retardar (embora não reverter) a progressão da doença. A abordagem é progressiva.
-
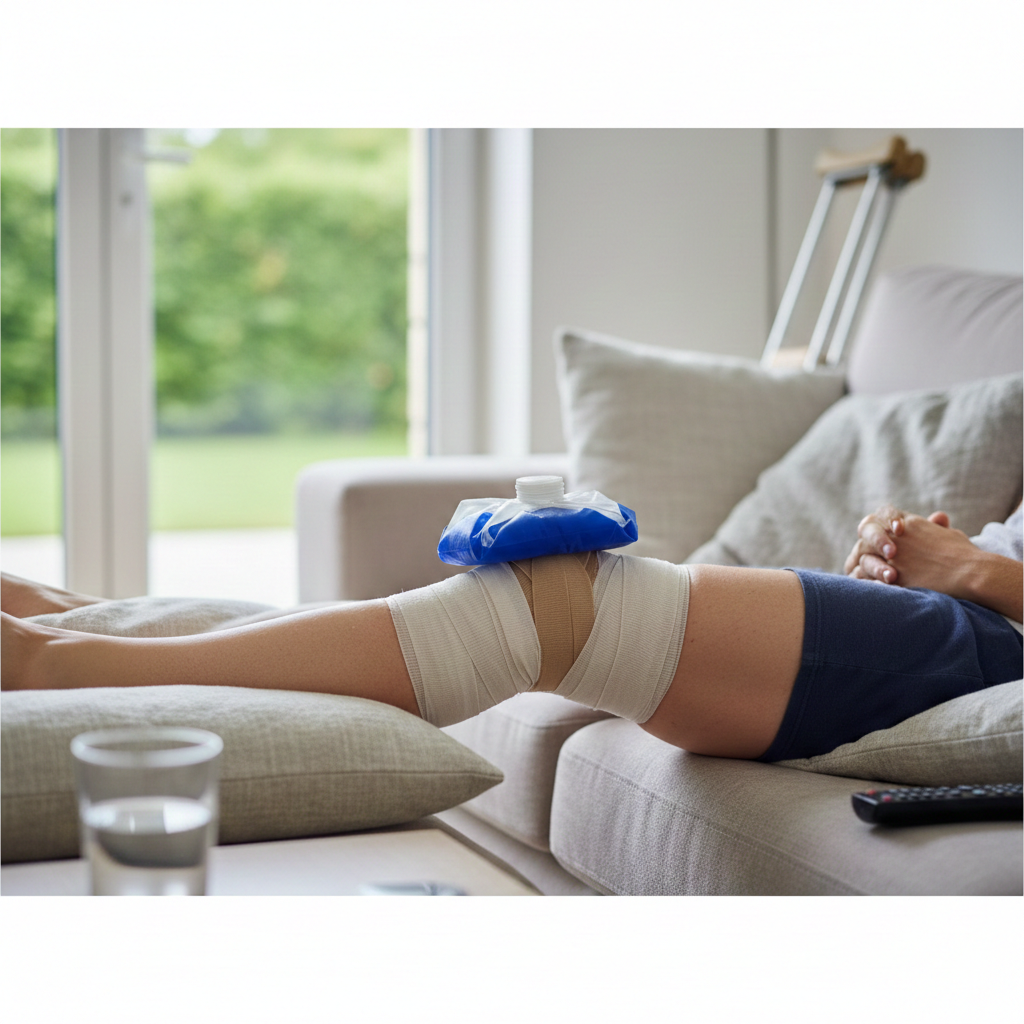
Tratamento Conservador (Não Cirúrgico):
-
Controlo do Peso: A redução de peso é a intervenção mais eficaz no tratamento da gonartrose, pois reduz significativamente o stress no joelho.
-
Medicação:
-
Analgésicos: Paracetamol para alívio da dor.
-
Anti-inflamatórios Não Esteroides (AINEs): Para reduzir a dor e a inflamação (usados com cautela devido a possíveis efeitos secundários).
-
Suplementos: Glucosamina e Condroitina (eficácia variável).
-
-
Fisioterapia e Exercício: Fundamental para fortalecer os músculos que suportam o joelho (especialmente o quadríceps e os isquiotibiais), melhorar a flexibilidade e manter a mobilidade articular. Exercícios de baixo impacto (ex: natação, bicicleta) são recomendados.
-
Apoios e Ortóteses: O uso de canadianas, bengalas, palmilhas personalizadas ou joelheiras pode ajudar a aliviar a carga e a dor.
-
Infiltrações Intra-Articulares:
-
Corticosteroides: Injeções para alívio rápido e temporário da dor e inflamação.
-
Ácido Hialurónico (Viscossuplementação): Injeções para tentar melhorar a lubrificação e a absorção de choque na articulação (eficácia variável).
-
-
-
Tratamento Cirúrgico (Casos Avançados):
-
É considerado quando o tratamento conservador falha em aliviar a dor e a função do joelho está gravemente comprometida.
-
Osteotomia: Correção do alinhamento do osso (tíbia ou fémur) para realinhar o joelho e desviar a carga da área desgastada para a cartilagem saudável. Indicada em pacientes mais jovens com deformidade angular.
-
Artroplastia (Substituição da Articulação): É o tratamento mais eficaz para a gonartrose avançada.
-
Artroplastia Total do Joelho (ATJ): Substituição das superfícies articulares desgastadas do fémur e da tíbia por componentes metálicos e de plástico.
-
Artroplastia Unicompartimental (Prótese Parcial): Substituição apenas da parte do joelho afetada pela artrose.
-
-
Prevenção
A prevenção da gonartrose foca-se na minimização do stress e na proteção da articulação:
-
Controlo do Peso: Manter um peso corporal saudável é a medida preventiva mais importante.
-
Exercício Físico: Realizar exercícios de baixo impacto regularmente para fortalecer os músculos da perna e manter a flexibilidade articular.
-
Proteção Articular: Evitar atividades de alto impacto (corridas de longa distância, saltos repetitivos) se já houver sinais de desgaste.
-
Correção de Lesões: Tratar adequadamente e atempadamente as lesões meniscais, ligamentares e fraturas do joelho para evitar a artrose pós-traumática.
-
Ergonomia: Usar técnicas adequadas para levantar pesos e evitar o excesso de agachamento ou ajoelhar.
Se sentir dor persistente e rigidez no joelho, deve procurar um médico para um diagnóstico e plano de tratamento adequados.