Doença de Peyronie
Doença de Peyronie
A Doença de Peyronie é uma condição caracterizada pelo desenvolvimento de tecido cicatricial fibroso (placa) no interior do pénis, mais especificamente na túnica albugínea (a membrana que envolve os corpos cavernosos). Esta placa não é elástica, o que faz com que o pénis se curve ou mude de forma durante a ereção, podendo causar dor e dificuldades na função sexual.
Embora seja uma condição urológica, a fisioterapia pélvica tem ganho um papel fundamental no suporte ao tratamento e na reabilitação da zona pélvica.
Sintomas
Os sintomas podem surgir de forma súbita ou gradual e incluem:
-
Curvatura do Pénis: O pénis curva-se para cima, para baixo ou para um dos lados durante a ereção.
-
Nódulos: Sensação de áreas endurecidas (placas) sob a pele do pénis.
-
Dor: Pode ocorrer dor durante a ereção ou mesmo em estado flácido (frequente na fase aguda).
-
Deformidades: O pénis pode apresentar estreitamentos (efeito “ampulheta”) ou encurtamento.
-
Disfunção Erétil: Dificuldade em manter ou obter uma ereção devido à dor ou às alterações estruturais.
Causas
A causa exata não é totalmente compreendida, mas os principais fatores são:
-
Microtraumatismos: Pequenas lesões durante a atividade sexual ou desportiva que, ao cicatrizarem de forma anormal em indivíduos predispostos, geram a placa fibrosa.
-
Fatores Genéticos: Histórico familiar da doença ou associação com a Contratura de Dupuytren (nas mãos).
-
Idade: É mais comum em homens acima dos 50 anos, embora possa afetar jovens.
-
Disfunções Vasculares: Condições como diabetes ou hipertensão podem dificultar a cicatrização correta dos tecidos.
Diagnóstico
-
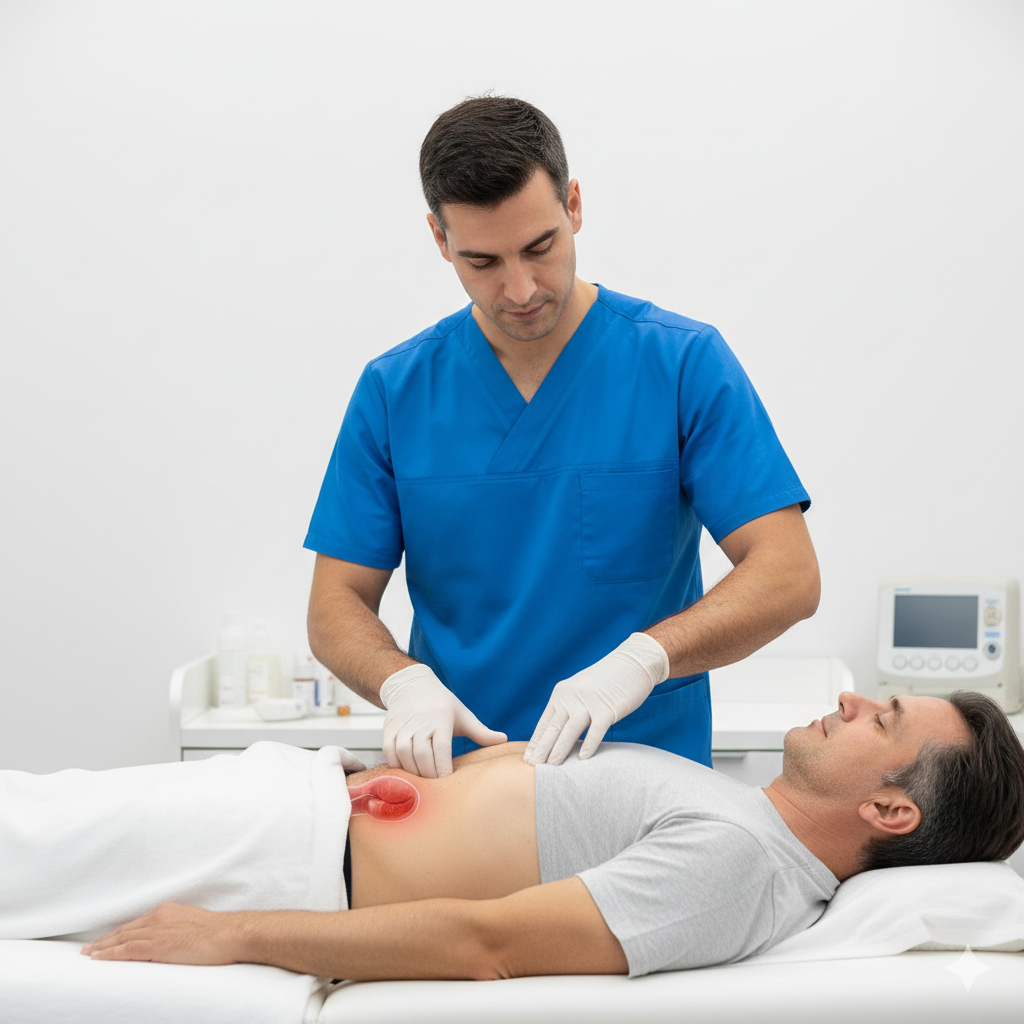
Exame Físico: O urologista palpa o pénis para localizar as placas endurecidas.
-
Ereção Induzida: Por vezes, é injetado um fármaco para induzir a ereção em consulta e avaliar o grau exato da curvatura.
-
Ecografia Doppler Peniana: Essencial para medir o tamanho da placa e avaliar o fluxo sanguíneo.
Tratamento (Médico e Fisioterapêutico)
O tratamento é dividido entre a fase aguda (inflamatória/dolorosa) e a fase crónica (estabilização da curvatura).
Intervenção Médica:
-
Medicamentos Orais: Utilizados na fase inicial para reduzir a dor e a inflamação.
-
Injeções Intralesionais: Injeção de substâncias (como colagenase ou verapamil) diretamente na placa para a tentar dissolver.
-
Cirurgia: Indicada apenas na fase crónica (após 6 a 12 meses de estabilidade) se a curvatura impedir a relação sexual.
Intervenção da Fisioterapia (Reabilitação Pélvica):
-
Terapia por Ondas de Choque Extracorpóreas (ESWT): Um dos tratamentos mais eficazes na fisioterapia para reduzir a dor na fase aguda e ajudar a desorganizar o tecido fibroso da placa.
-
Dispositivos de Tração Peniana: O fisioterapeuta orienta o uso de aparelhos que aplicam uma tração suave e constante para remodelar a curvatura e evitar o encurtamento do pénis.
-
Vácuoterapia: Uso de bombas de vácuo para promover o fluxo sanguíneo e melhorar a elasticidade dos tecidos.
-
Iontoforese: Aplicação de medicamentos através da pele utilizando uma corrente elétrica suave.
-
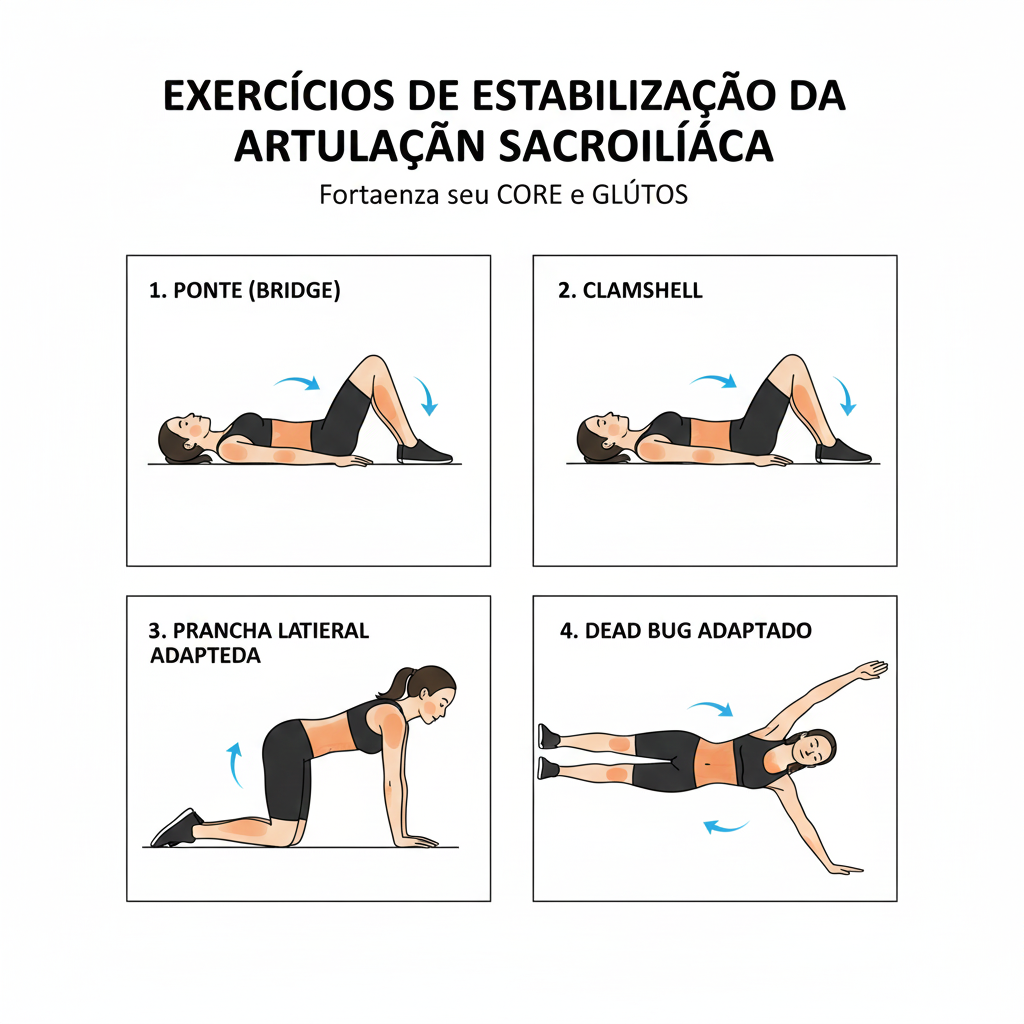
Reabilitação do Pavimento Pélvico: Exercícios para relaxar ou fortalecer a musculatura pélvica, muitas vezes tensa devido à dor crónica na zona, o que pode ajudar a melhorar a disfunção erétil associada.
-
Biofeedback: Utilizado para ajudar o paciente a ter consciência da tensão na zona pélvica e aprender a relaxar os músculos profundos.
Prevenção
-
Cuidado durante o ato sexual: Evitar posições ou movimentos que possam causar traumatismos ou “dobras” no pénis.
-
Controlo de doenças metabólicas: Manter a diabetes e a pressão arterial controladas para favorecer a saúde dos tecidos.
-
Tratamento Precoce: Procurar um urologista ou fisioterapeuta pélvico logo aos primeiros sinais de dor ou nódulos, pois o tratamento na fase aguda tem melhores resultados.