Lombocitalgia
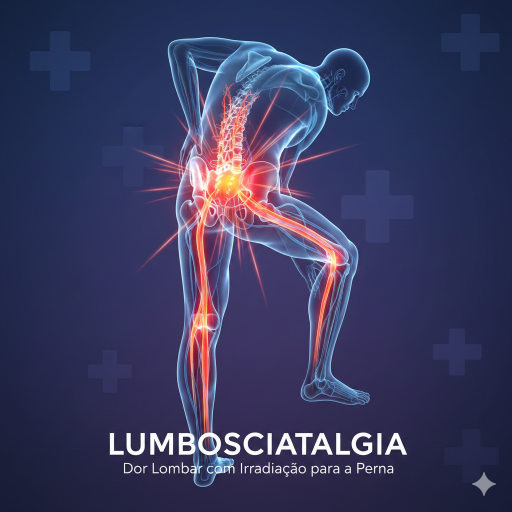
A Lombociatalgia (também conhecida como ciática ou dor ciática) não é uma doença em si, mas sim um sintoma ou síndrome caracterizada pela dor que se origina na região lombar (lombo) e se irradia para a nádega e/ou para a perna, seguindo o trajeto do nervo ciático (ciatalgia).
É crucial entender que a dor é causada pela irritação, compressão ou inflamação do nervo ciático (ou das raízes nervosas que o formam) na sua origem, que é a coluna lombar.
Sintomas
Os sintomas são uma combinação de dor lombar e dor radicular (ciática):
-
Dor Lombar (Lombalgia): Uma dor surda, intensa ou em queimação na parte inferior das costas.
-
Dor Irradiada (Ciatalgia): Dor que se irradia do fundo da nádega para a parte de trás da coxa, podendo descer pela parte externa da perna até ao pé e dedos. A dor é tipicamente unilateral (afeta apenas uma perna).
-
Formigueiro e Dormência (Parestesias): Sensação de formigueiro, “alfinetes e agulhas” ou dormência (anestesia) na perna e/ou pé, seguindo a área de inervação da raiz nervosa afetada.
-
Fraqueza Muscular: Em casos graves, pode ocorrer fraqueza ou dificuldade em mover o pé, o que pode levar ao “pé pendente” (foot drop).
-
Piora da Dor: A dor agrava-se com certas posturas, como estar sentado por muito tempo, levantar pesos, tossir, espirrar ou realizar movimentos bruscos.
-
Alívio da Dor: Muitas vezes, o alívio é obtido ao deitar-se ou ao caminhar.
Causas
A causa principal da Lombociatalgia é a compressão ou irritação das raízes nervosas que formam o nervo ciático (L4, L5, S1, S2 e S3) na coluna lombar. As causas mais frequentes são:
-
-
Hérnia Discal Lombar: É a causa mais comum. O material gelatinoso do disco intervertebral (núcleo pulposo) desloca-se e pressiona a raiz nervosa adjacente ao sair do canal vertebral.
-
-
Estenose Lombar: O estreitamento do canal vertebral (o espaço onde a medula espinhal e as raízes nervosas passam), devido ao crescimento de esporões ósseos ou ligamentos espessados, comprime as raízes nervosas.
-
Síndrome Piriforme: O músculo piriforme, localizado na nádega, pode comprimir diretamente o nervo ciático à medida que este passa por baixo ou através dele.
-
Espondilolistese: O deslizamento de uma vértebra sobre a vértebra adjacente, o que pode estreitar o canal vertebral e comprimir as raízes nervosas.
-
Traumatismos ou Tumores: Mais raramente, fraturas vertebrais ou tumores podem comprimir as estruturas nervosas.
Diagnóstico
O diagnóstico é feito por um médico (ortopedista, neurologista ou fisiatra) e baseia-se em:
-
Histórico Clínico: O médico irá questionar detalhadamente sobre a localização, o tipo de dor, a sua irradiação e os fatores que a aliviam ou agravam.
-
Exame Físico: O médico realiza testes para reproduzir a dor, avaliar a força muscular e os reflexos nas pernas, e testar a sensibilidade. O Teste de Elevação da Perna Esticada (Teste de Lasègue) é o mais clássico, pois esticar a perna do lado afetado provoca dor irradiada.
-
Exames de Imagem:
-
Radiografias (RX): Podem mostrar fraturas, desalinhamentos vertebrais (espondilolistese) ou sinais de artrose. Não visualizam os discos.
-
Ressonância Magnética Nuclear (RMN): É o exame mais importante, pois visualiza claramente os discos intervertebrais, podendo confirmar a presença de uma hérnia discal, estenose lombar ou outras causas de compressão nervosa.
-
Tomografia Computorizada (TAC): Útil para avaliar a estrutura óssea em detalhe, se houver suspeita de esporões ou estreitamento ósseo.
-
-
Estudos Eletrofisiológicos (ENMG): A Eletroneuromiografia pode ser usada para confirmar o nível de envolvimento da raiz nervosa e descartar outras causas de dor radicular.
Tratamento
O tratamento é geralmente conservador (não cirúrgico) e visa aliviar a dor e a inflamação, permitindo que a raiz nervosa recupere.
-
Tratamento Conservador (Primeira Linha):
-
Medicação:
-
Analgésicos e Anti-inflamatórios Não Esteroides (AINEs): Para controlar a dor e a inflamação.
-
Relaxantes Musculares: Se houver espasmos associados.
-
Neuropáticos: Medicamentos específicos para dor nervosa (ex: Gabapentina) em casos de dor intensa e persistente.
-
-
Repouso Relativo: É aconselhado um repouso muito curto, seguido de retoma gradual de atividades leves, evitando longos períodos de inatividade que podem agravar a dor.
-
Fisioterapia: Essencial para:
-
Alongamento e mobilização para reduzir a compressão e a dor.
-
Fortalecimento dos músculos do core (abdominais e lombares) para estabilizar a coluna.
-
Correção postural e educação para evitar futuros episódios.
-
-
Injeções (Infiltrações): Injeções epidurais de corticosteroides podem ser aplicadas perto da raiz nervosa irritada para reduzir a inflamação e aliviar a dor temporariamente.
-
-
Tratamento Cirúrgico:
-
É reservado para casos graves e específicos:
-
Sintomas persistentes e incapacitantes que não melhoram após 6 a 12 semanas de tratamento conservador rigoroso.
-
Fraqueza muscular progressiva ou significativa.
-
Síndrome da Cauda Equina: Uma emergência médica rara (perda de controlo da bexiga/intestino e/ou dormência na zona da sela), que requer cirurgia imediata.
-
-
Os procedimentos mais comuns são a Discectomia (remoção da parte da hérnia discal que comprime o nervo) ou a Laminectomia/Foraminotomia (alargamento do canal vertebral em casos de estenose).
-
Prevenção
A prevenção da Lombociatalgia foca-se na manutenção da saúde da coluna e na proteção das estruturas lombares:
-
-
Ergonomia e Postura: Manter uma boa postura ao sentar, caminhar e levantar objetos.
-
Ao Sentar: Usar cadeiras com bom apoio lombar e evitar longos períodos na mesma posição.
-
Ao Levantar Pesos: Dobrar os joelhos e não a coluna; manter o objeto perto do corpo.
-
-
-
Fortalecimento do Core: Exercícios regulares para fortalecer os músculos abdominais e lombares (os músculos do core) para dar suporte e estabilidade à coluna.
-
Peso Saudável: Manter um peso corporal saudável para reduzir o stress na coluna lombar.
-
Exercício Regular: Praticar atividades de baixo impacto (ex: natação, caminhada, ioga) para manter a flexibilidade e a força.
-
Evitar o Tabagismo: Fumar pode prejudicar os discos intervertebrais, reduzindo o seu suprimento sanguíneo.
-
Consciência Corporal: Estar atento aos sinais de dor e procurar intervenção precoce em caso de lombalgia persistente.
