Reabilitação Pós-parto
Reabilitação Pós-parto

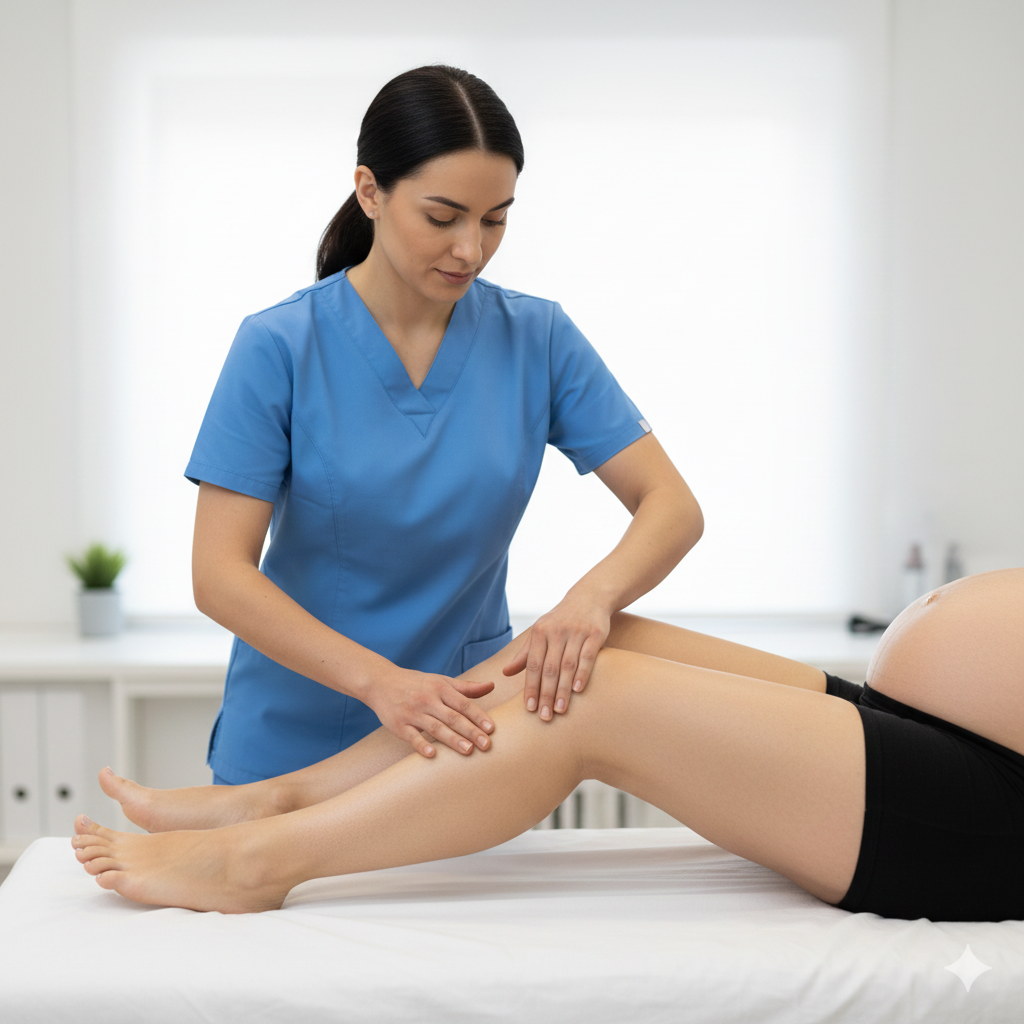
A Reabilitação Pós-parto é um processo terapêutico multidisciplinar focado na recuperação física e funcional da mulher após o nascimento do bebé (quer tenha sido parto vaginal ou cesariana). O objetivo principal é restaurar a integridade dos tecidos que foram sobrecarregados durante a gestação e o parto, com especial foco na postura, parede abdominal e pavimento pélvico.
Sintomas (Sinais de Alerta)
Muitas mulheres ignoram estes sinais por acharem que “fazem parte” do pós-parto, mas são indicadores de que a reabilitação é necessária:
-
Incontinência Urinária: Perda de urina ao tossir, rir, saltar ou carregar pesos.
-
Diástase Abdominal: Sensação de “buraco” no meio do abdómen ou uma protuberância que surge ao fazer esforço.
-
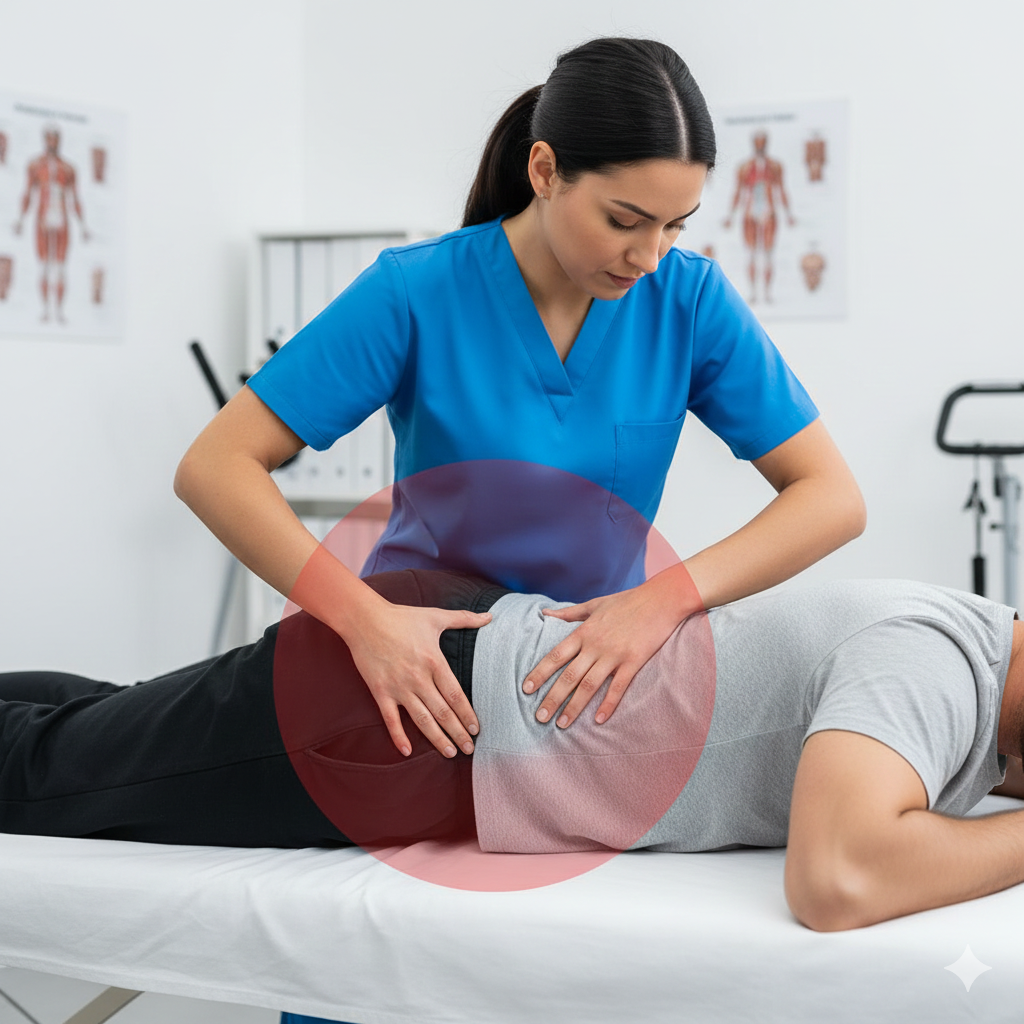
Dor Pélvica ou Lombar: Desconforto persistente nas costas ou na zona do púbis.
-
Sensação de Peso: Peso na zona vaginal (que pode indicar um prolapso de órgãos pélvicos).
-
Dispareunia: Dor ou desconforto durante as relações sexuais.
-
Instabilidade Postural: Sensação de que o corpo não tem “suporte” central.
Causas da Necessidade de Reabilitação
A necessidade de reabilitação deve-se às alterações biomecânicas e fisiológicas da gravidez:
-
Pressão Intra-abdominal: O crescimento do útero estica os músculos abdominais e sobrecarrega o pavimento pélvico durante 9 meses.
-
Alterações Hormonais: A relaxina torna os ligamentos mais elásticos, o que pode gerar instabilidade articular na bacia.
-
Trauma de Parto: Lacerações, episiotomias ou a própria cicatriz da cesariana (que pode criar aderências).
-
Alteração do Centro de Gravidade: A postura altera-se drasticamente, causando encurtamentos musculares e fraqueza em grupos específicos.
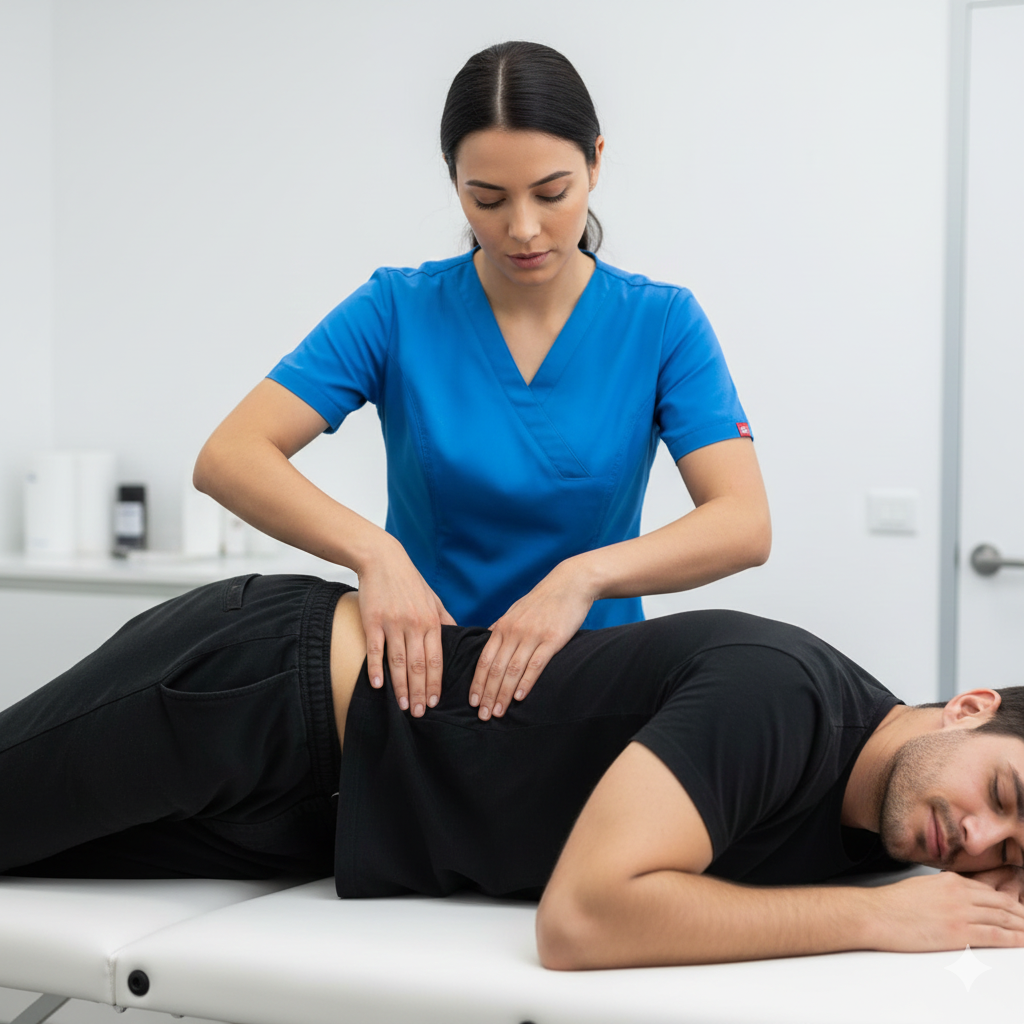
Diagnóstico (Avaliação Funcional)
O diagnóstico é feito através de uma avaliação detalhada realizada por um fisioterapeuta especializado em Saúde da Mulher:
-
-
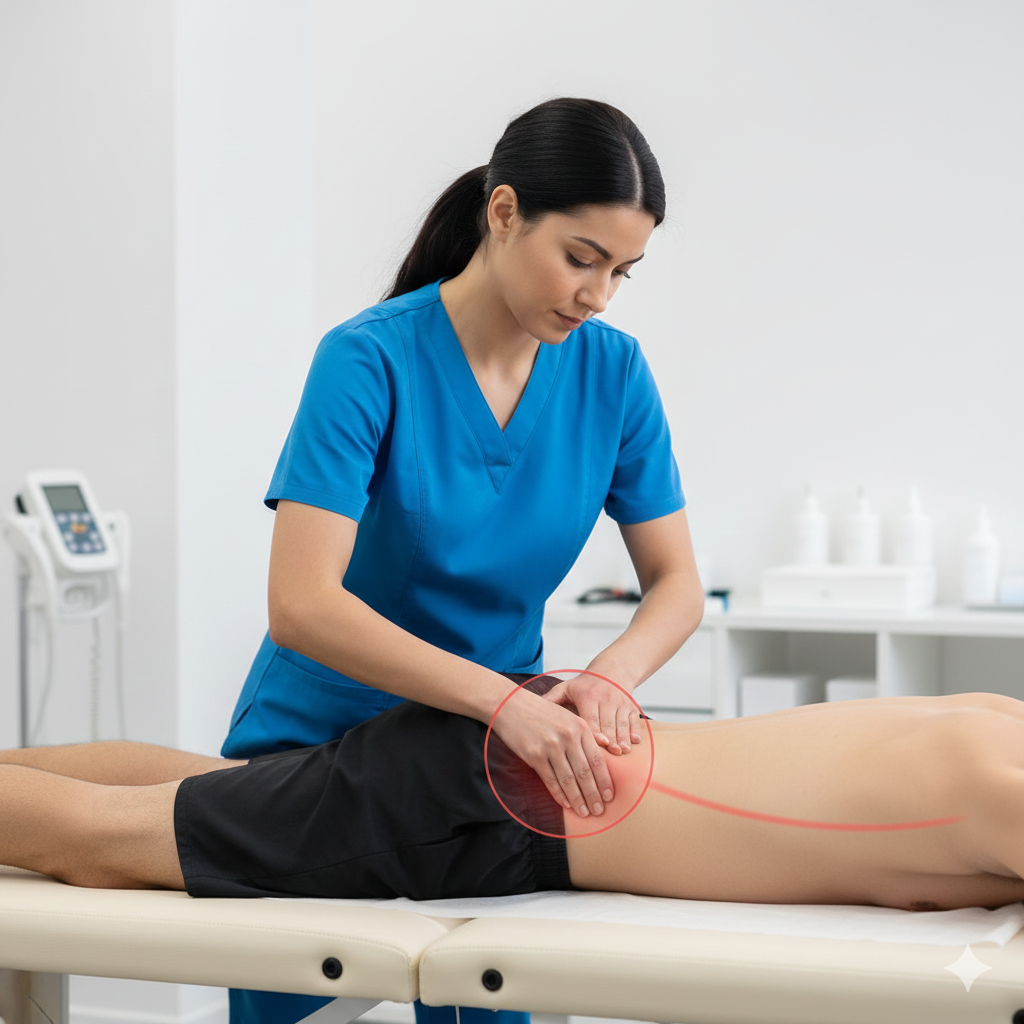
Avaliação da Diástase: Medição da separação dos músculos retos abdominais (em repouso e em esforço).
-
Avaliação do Pavimento Pélvico: Verificação da força, coordenação e tónus muscular (por vezes através de toque vaginal ou biofeedback).
-
Avaliação Postural: Identificação de compensações na coluna e bacia.
-
Avaliação da Cicatriz: Verificação da mobilidade da cicatriz (cesariana ou episiotomia) para evitar aderências.
-
Tratamento (O Papel da Fisioterapia)
O tratamento deve ser personalizado e iniciado após a “quarentena” (com autorização médica), embora alguns exercícios possam começar mais cedo.
Intervenção Médica e Geral:
-
Acompanhamento com Obstetra para garantir a cicatrização interna.
-
Nutrição adequada para a recuperação dos tecidos e amamentação.
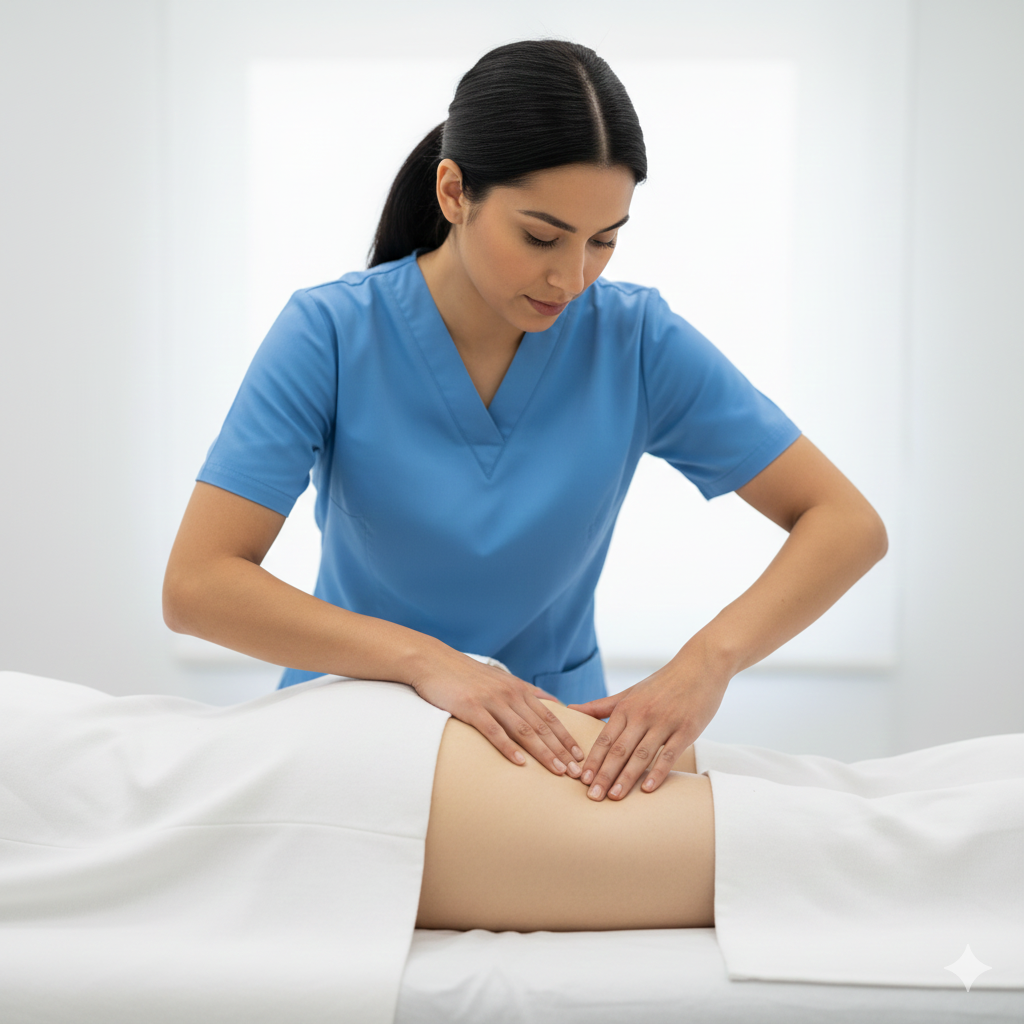
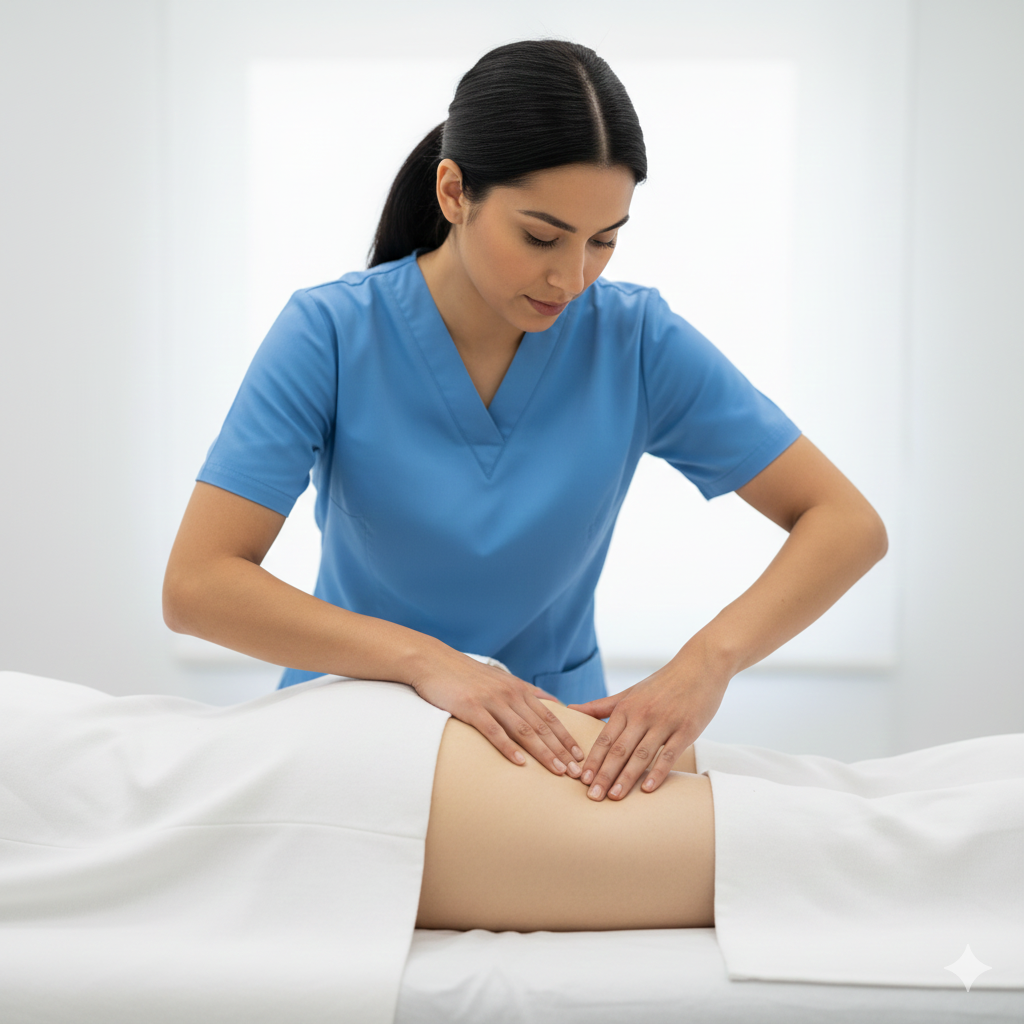
Intervenção da Fisioterapia (Core da Reabilitação):
-
Ginástica Abdominal Hipopressiva: Técnica fundamental para reduzir a pressão intra-abdominal e “fechar” a diástase sem sobrecarregar o pavimento pélvico.
-
Exercícios de Kegel: Treino específico para fortalecer e, acima de tudo, coordenar a contração do pavimento pélvico.
-
Ativação do Transverso do Abdómen: Exercícios de controlo motor para recuperar a “cinta natural” do corpo.
-
Terapia Manual e Libertação Miofascial: Massagem na cicatriz para garantir que a pele e as fáscias se movem livremente, evitando dores crónicas.
-
Radiofrequência ou Eletroestimulação: Utilização de tecnologia para acelerar a produção de colagénio nos tecidos vaginais ou abdominais.
-
Reeducação Postural: Exercícios para corrigir a postura típica de “carregar o bebé”, aliviando dores nos ombros e zona lombar.
Prevenção
Embora o parto cause alterações inevitáveis, a prevenção minimiza os danos:
-
Fisioterapia Pré-natal: Preparar o pavimento pélvico antes do parto reduz o risco de lacerações e incontinência.
-
Evitar Esforços Bruscos: Não realizar abdominais tradicionais (tipo crunch) no pós-parto imediato, pois aumentam a diástase.
-
Postura na Amamentação: Utilizar almofadas de apoio para não sobrecarregar a coluna lombar e cervical.
-
Gestão de Peso: Manter um peso saudável reduz a pressão constante sobre os músculos pélvicos.