Diástase Abdominal
Diástase Abdominal

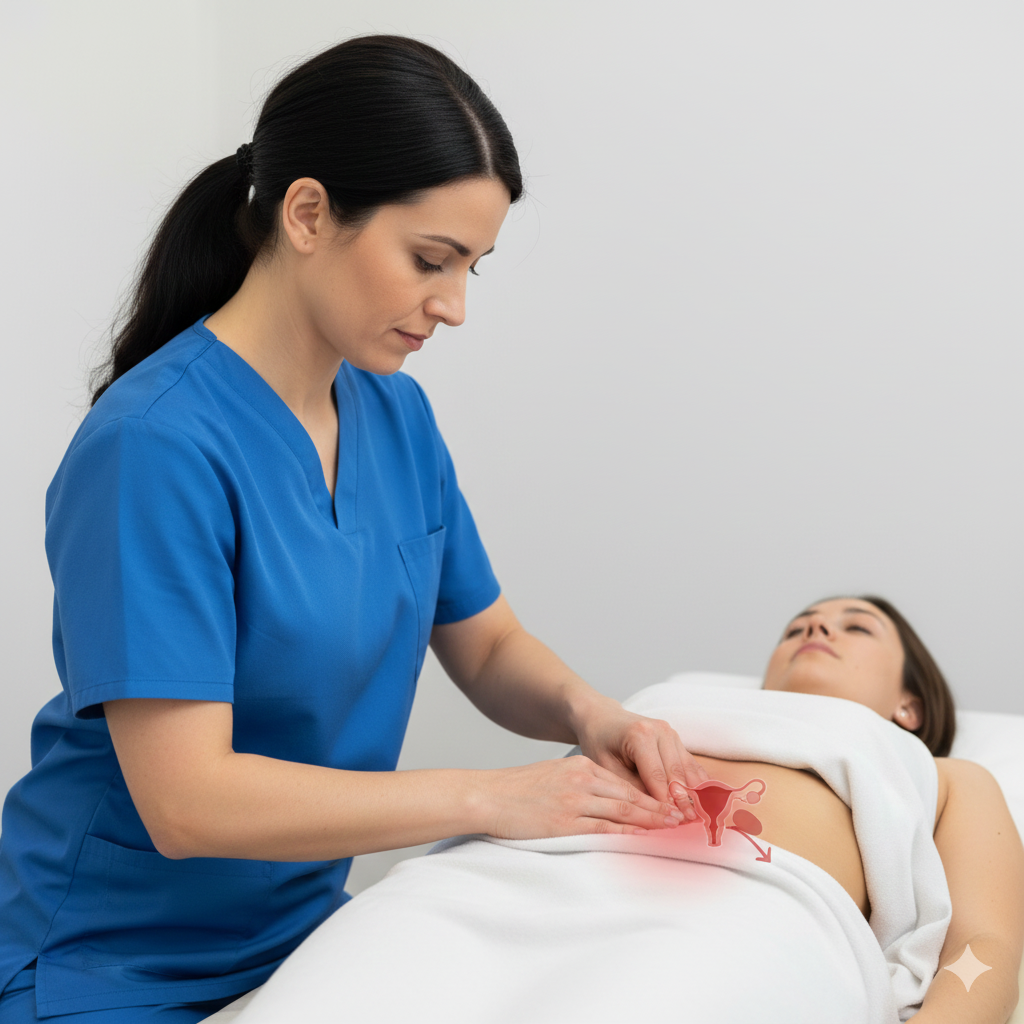
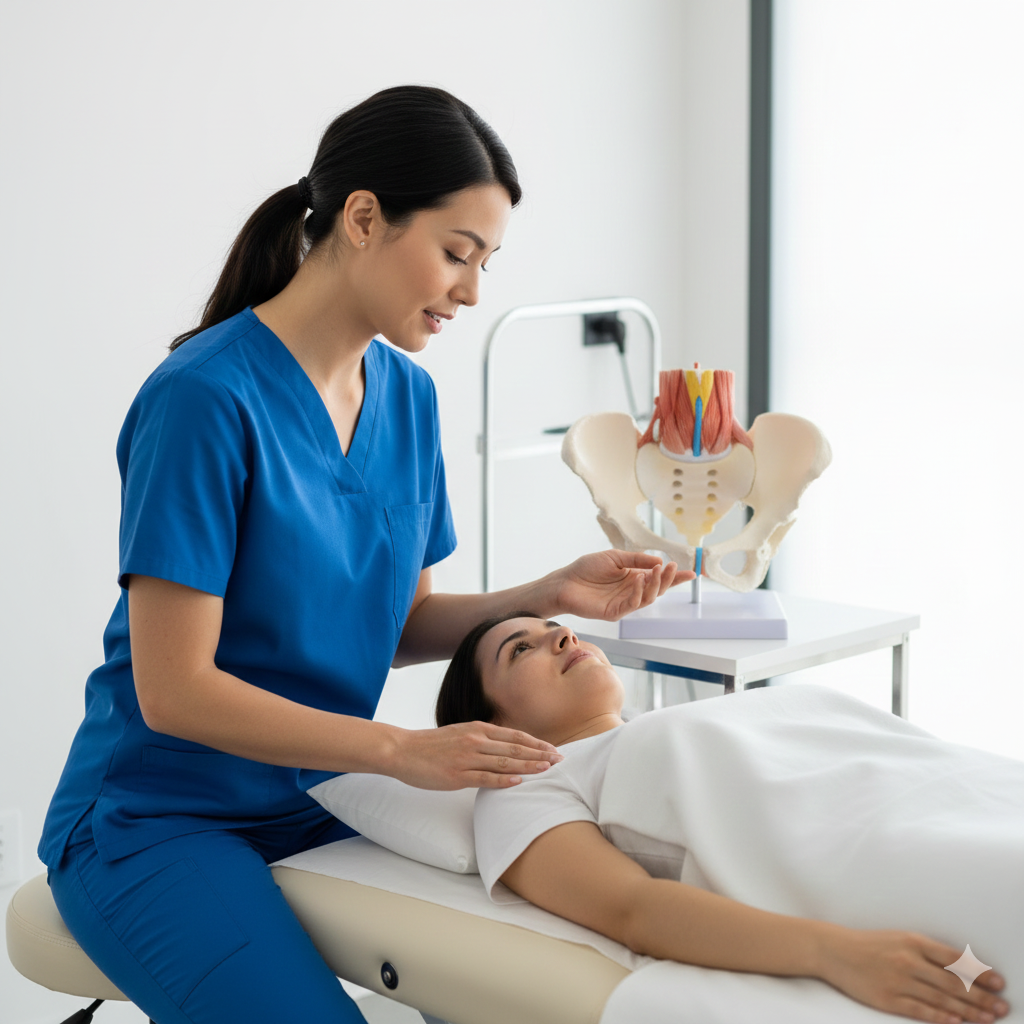
A Diástase Abdominal (ou diástase dos retos abdominais) é a separação excessiva entre os dois ventres musculares do músculo reto abdominal. Esta separação ocorre devido ao estiramento e adelgaçamento da linha alba, o tecido conjuntivo que une os músculos no centro do abdómen.
Embora seja muito associada à gravidez, pode afetar homens e mulheres em diferentes fases da vida, comprometendo a estabilidade do tronco e a estética abdominal.
Sintomas
Os sinais de diástase nem sempre envolvem dor, mas sim alterações funcionais:
-
Saliência ou “Buraco”: Uma protuberância vertical que surge no centro do abdómen ao fazer esforço (como levantar-se da cama ou fazer um abdominal clássico).
-
Flacidez Abdominal: Sensação de que o abdómen está muito mole ou “vazio”.
-
Instabilidade Lombar: Dores nas costas frequentes devido à falta de suporte muscular frontal.
-
Disfunções Pélvicas: Pode estar associada a incontinência urinária ou prolapsos, já que a pressão intra-abdominal não é gerida corretamente.
-
Problemas Digestivos: Obstipação ou má digestão devido à falta de pressão abdominal adequada.
Causas
A principal causa é o aumento da pressão intra-abdominal crónica ou súbita:
-
Gravidez: É a causa número um. O crescimento do útero e as alterações hormonais (relaxina) esticam a linha alba.
-
Variações de Peso: Ganho de peso rápido, especialmente na zona visceral (barriga).
-
Exercício Inadequado: Praticar abdominais intensos com má técnica ou excesso de carga sem controlo do core.
-
Genética: Algumas pessoas possuem tecidos conjuntivos naturalmente mais laxos.
-
Idade e Sedentarismo: Perda de tónus muscular e elasticidade do colagénio.
Diagnóstico
O diagnóstico inicial é clínico, mas pode ser confirmado por exames:
-
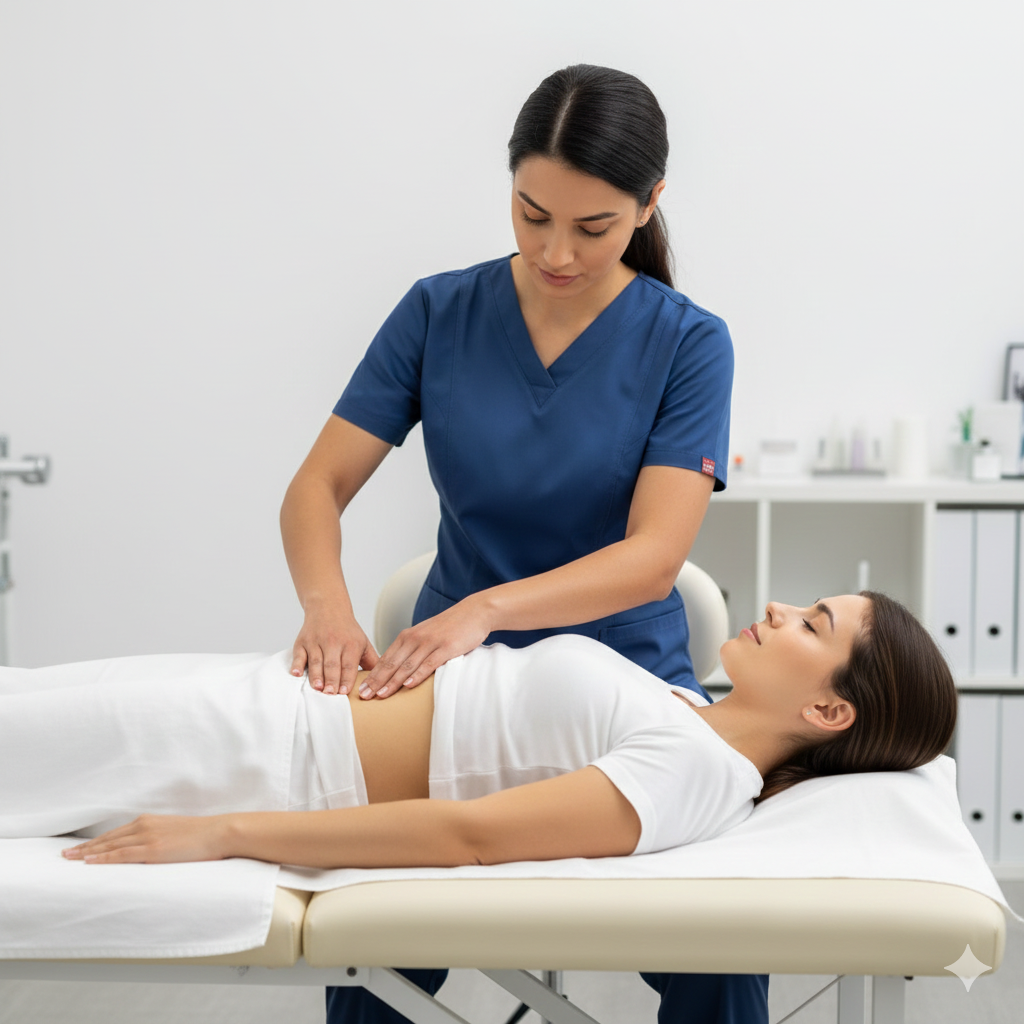
Palpação Manual: O profissional mede a distância entre os músculos usando a largura dos dedos (normalmente considera-se diástase acima de 2 a 2,5 cm).
-
Avaliação Funcional: Observar se a linha alba “abala” ou “afunda” durante o esforço.
-
Ecografia da Parede Abdominal: O método mais preciso para medir a distância exata em centímetros e avaliar a integridade do tecido.
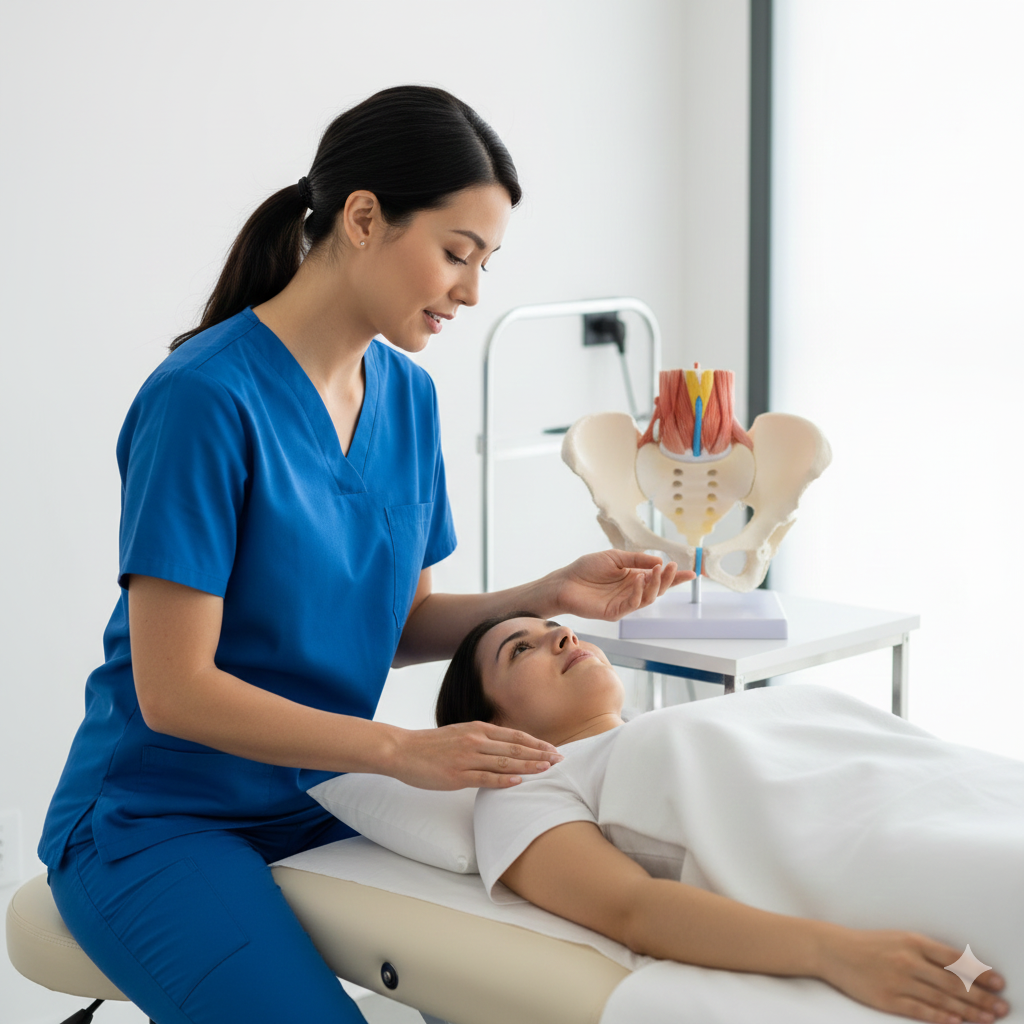
Tratamento (Perspetiva Clínica e Fisioterapêutica)
O tratamento foca-se em fechar o espaço (se possível) ou, mais importante, devolver a funcionalidade ao tecido, permitindo que ele suporte pressão.
Intervenção Médica:
-
Cirurgia (Abdominoplastia): Reservada para casos graves onde a fisioterapia não foi suficiente ou quando existe uma hérnia umbilical associada. Consiste na “plicatura”, ou seja, costurar os músculos um ao outro.
Intervenção da Fisioterapia (Fundamental):
-
Exercícios de Hipopressivos: Técnicas de vácuo abdominal que ajudam a reduzir a pressão interna e a ativar o músculo transverso (o “espartilho” natural).
-
Ativação do Transverso e Pavimento Pélvico: Ensinar o paciente a recrutar os músculos profundos antes de qualquer esforço.
-
Controlo Motor: Reeducar a forma como o paciente respira e se move, evitando a “manobra de Valsalva” (prender a respiração fazendo força).
-
Terapia Manual: Técnicas para libertar o diafragma e melhorar a mobilidade da fáscia abdominal.
-
Radiofrequência ou Tecarterapia: Em alguns casos, utiliza-se tecnologia para estimular a produção de colagénio na linha alba.
-
Cintas Específicas: Uso criterioso de suporte externo apenas em fases iniciais ou esforços específicos, sob orientação.
Prevenção
-
Fortalecimento Pré-concepcional: Ter um core forte antes de engravidar reduz o risco de diástase severa.
-
Postura: Manter o alinhamento da coluna evita a projeção excessiva do abdómen para a frente.
-
Técnica de Levantamento: Ao levantar pesos (ou bebés), expirar durante o esforço e ativar o pavimento pélvico.
-
Evitar Abdominais Críticos: Se já houver suspeita de diástase, evitar “crunches” ou “pranchas” sem supervisão, pois podem piorar a separação.