Síndrome de Rett
Síndrome de Rett

A Síndrome de Rett é uma patologia neurológica e genética rara que afeta quase exclusivamente indivíduos do sexo feminino. Caracteriza-se por um desenvolvimento inicial aparentemente normal (geralmente até aos 6-18 meses), seguido por uma regressão progressiva das capacidades motoras, cognitivas e de comunicação. É considerada uma perturbação do neurodesenvolvimento grave.
Sintomas
Os sintomas manifestam-se por fases e variam em gravidade:
-
Perda de Capacidades Manuais: Substituição do uso funcional das mãos por movimentos estereotipados e repetitivos (como lavar as mãos, bater ou levar as mãos à boca).
-
Regressão da Linguagem: Perda de capacidades de comunicação verbal anteriormente adquiridas.
-
Problemas de Coordenação e Marcha: Perda de equilíbrio, ataxia e, em muitos casos, perda total da capacidade de andar.
-
Microcefalia: Desaceleração do crescimento do crânio.
-
Irregularidades Respiratórias: Episódios de apneia, hiperventilação ou retenção de ar.
-
Escoliose: Curvatura da coluna vertebral, muito comum devido ao tónus muscular alterado.
-
Convulsões e Alterações do Sono: Frequentes ao longo do desenvolvimento.
Causas
A causa é maioritariamente genética, mas raramente hereditária:
-
Mutação no gene MECP2: Cerca de 90 a 95% dos casos devem-se a uma mutação espontânea (de novo) neste gene localizado no cromossoma X.
-
Função do Gene: O MECP2 é crucial para o silenciamento de outros genes e para a maturação das sinapses cerebrais. A sua deficiência impede o desenvolvimento normal do sistema nervoso central.
Diagnóstico
O diagnóstico é essencialmente clínico, baseado na observação dos critérios de desenvolvimento:
-
Critérios Necessários: Perda parcial ou total das competências manuais, perda da linguagem falada e anomalias na marcha.
-
Teste Genético: Realizado através de uma análise de sangue para detetar a mutação no gene MECP2 e confirmar o diagnóstico clínico.
-
Diagnóstico Diferencial: É fundamental distinguir a Síndrome de Rett do Autismo ou da Paralisia Cerebral nas fases iniciais.
Tratamento (Médico e Fisioterapêutico)
Como não existe cura, o tratamento é multidisciplinar e foca-se na gestão dos sintomas e na melhoria da qualidade de vida.
Intervenção Médica:
-
Medicação: Fármacos para controlar convulsões, problemas respiratórios, ansiedade e dificuldades motoras (como a espasticidade).
-
Suporte Nutricional: Monitorização do peso e, se necessário, uso de suplementos ou gastrostomia devido a dificuldades de deglutição.
-
Cirurgia Ortopédica: Em casos de escoliose severa que comprometa a função respiratória ou o conforto sentado.
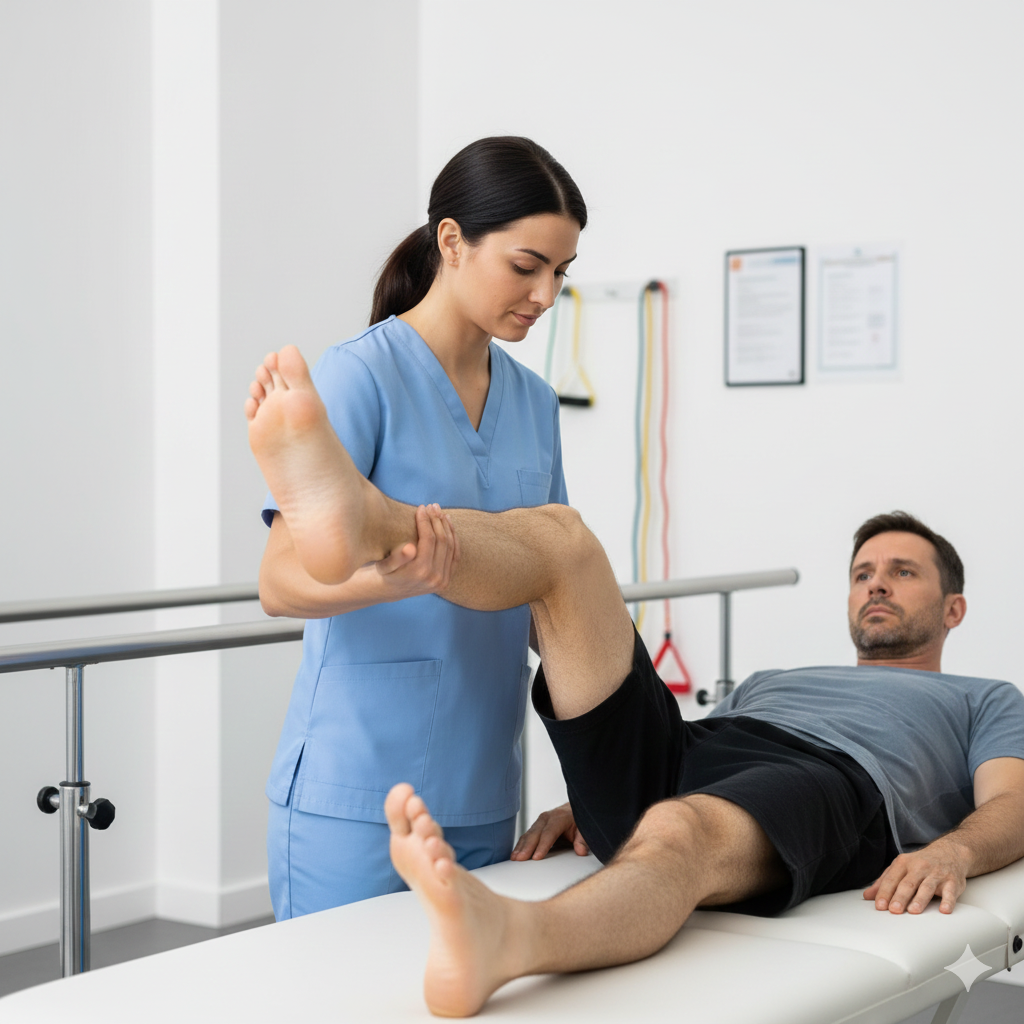
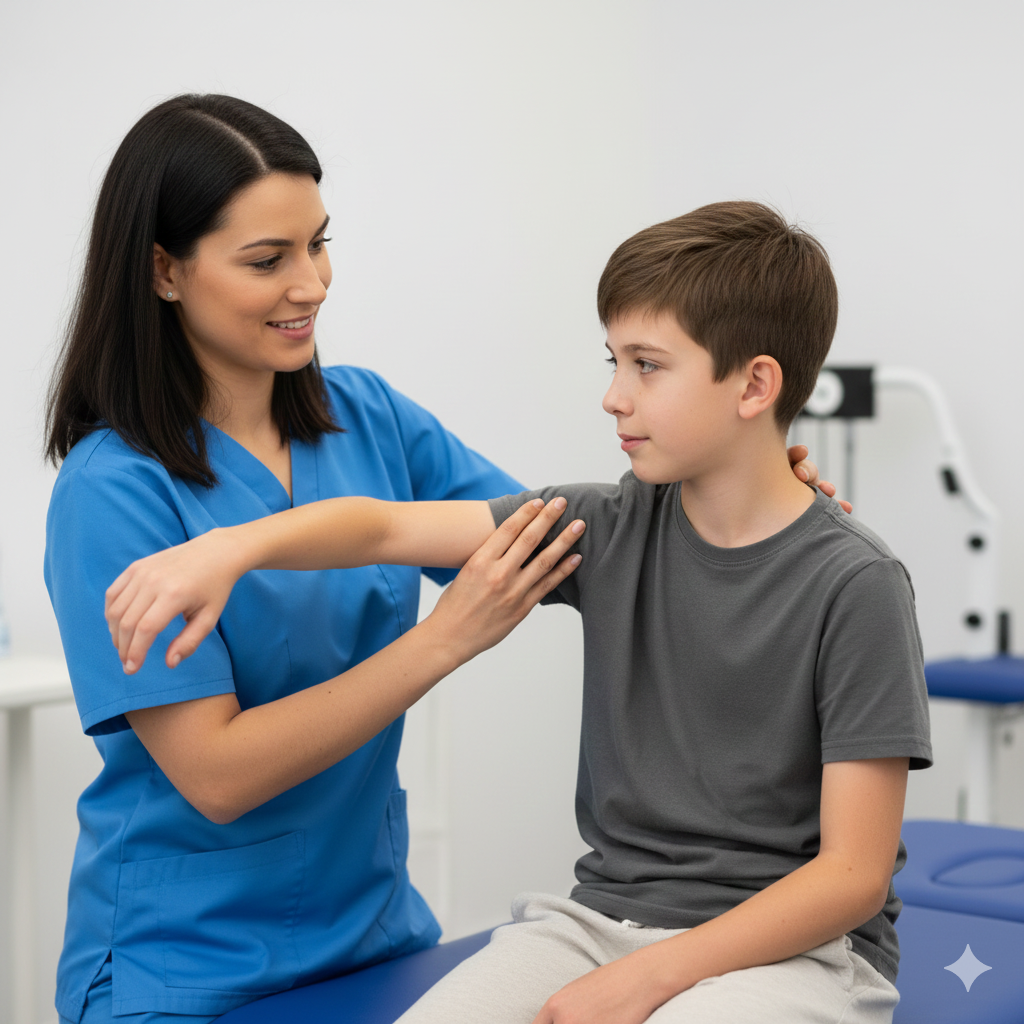
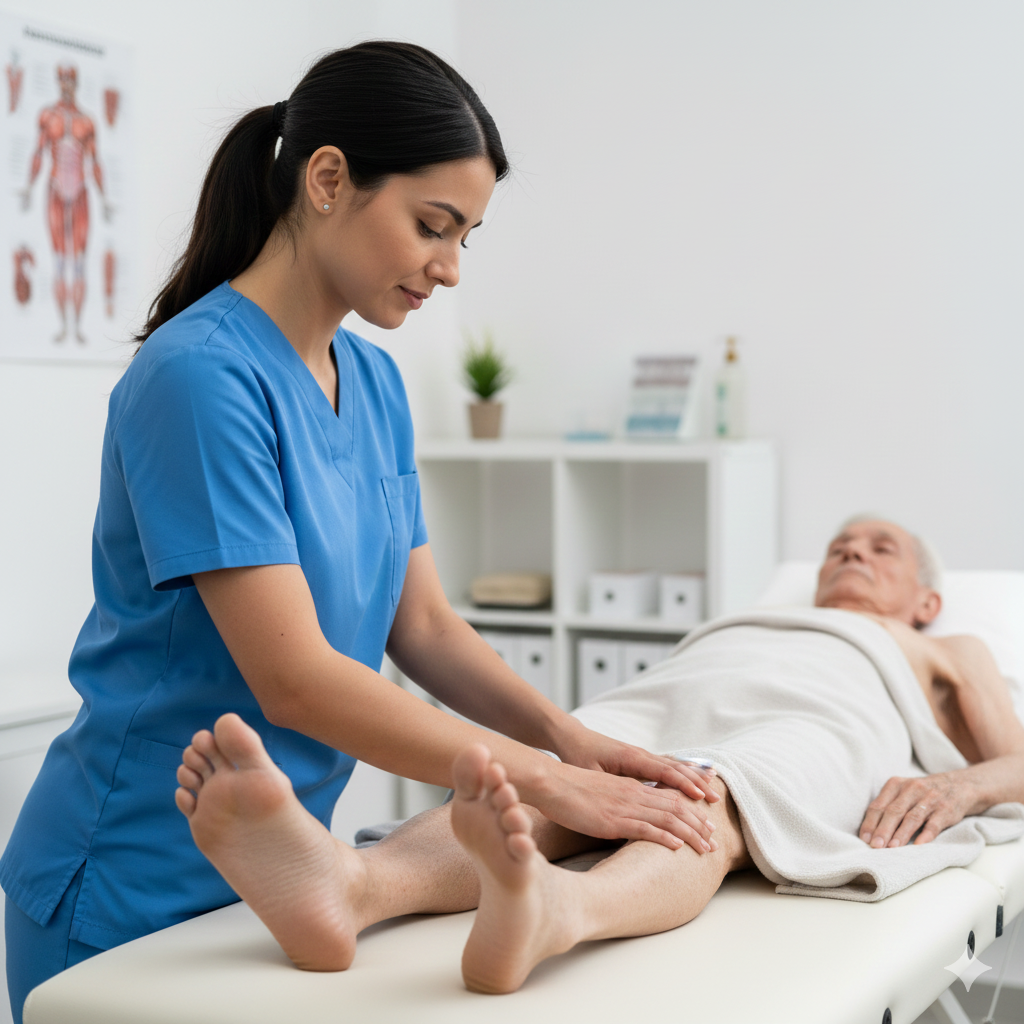
Intervenção da Fisioterapia: A fisioterapia desempenha um papel vital em todas as fases da vida da criança, focando-se na manutenção da funcionalidade:
-
Manutenção da Marcha e Mobilidade: Exercícios de treino de equilíbrio e transferência de peso para prolongar o máximo de tempo possível a capacidade de andar.
-
Gestão da Escoliose e Postura: Utilização de técnicas de posicionamento e prescrição de ajudas técnicas (como cadeiras de rodas adaptadas ou bipedestadores) para evitar deformidades graves.
-
Controlo do Tónus Muscular: Alongamentos passivos e técnicas de mobilização para prevenir contraturas e encurtamentos musculares (especialmente nos joelhos e tornozelos).
-
Hidroterapia: A água morna ajuda a relaxar a musculatura, facilita o movimento e proporciona um estímulo sensorial positivo.
-
Treino de Prensão e Alcance: Exercícios para tentar manter algum uso funcional das mãos, muitas vezes em conjunto com a Terapia Ocupacional.
-
Fisioterapia Respiratória: Técnicas para ajudar na higiene brônquica e na eficácia da ventilação, prevenindo infeções pulmonares recorrentes.
Prevenção
Atualmente, não existe forma de prevenção para a Síndrome de Rett, uma vez que as mutações genéticas ocorrem de forma aleatória e espontânea na vasta maioria dos casos. O aconselhamento genético pode ser recomendado para famílias que já tenham uma criança afetada, embora o risco de recorrência numa segunda gravidez seja inferior a 1%.