Hallux Valgus
Hallux Valgus
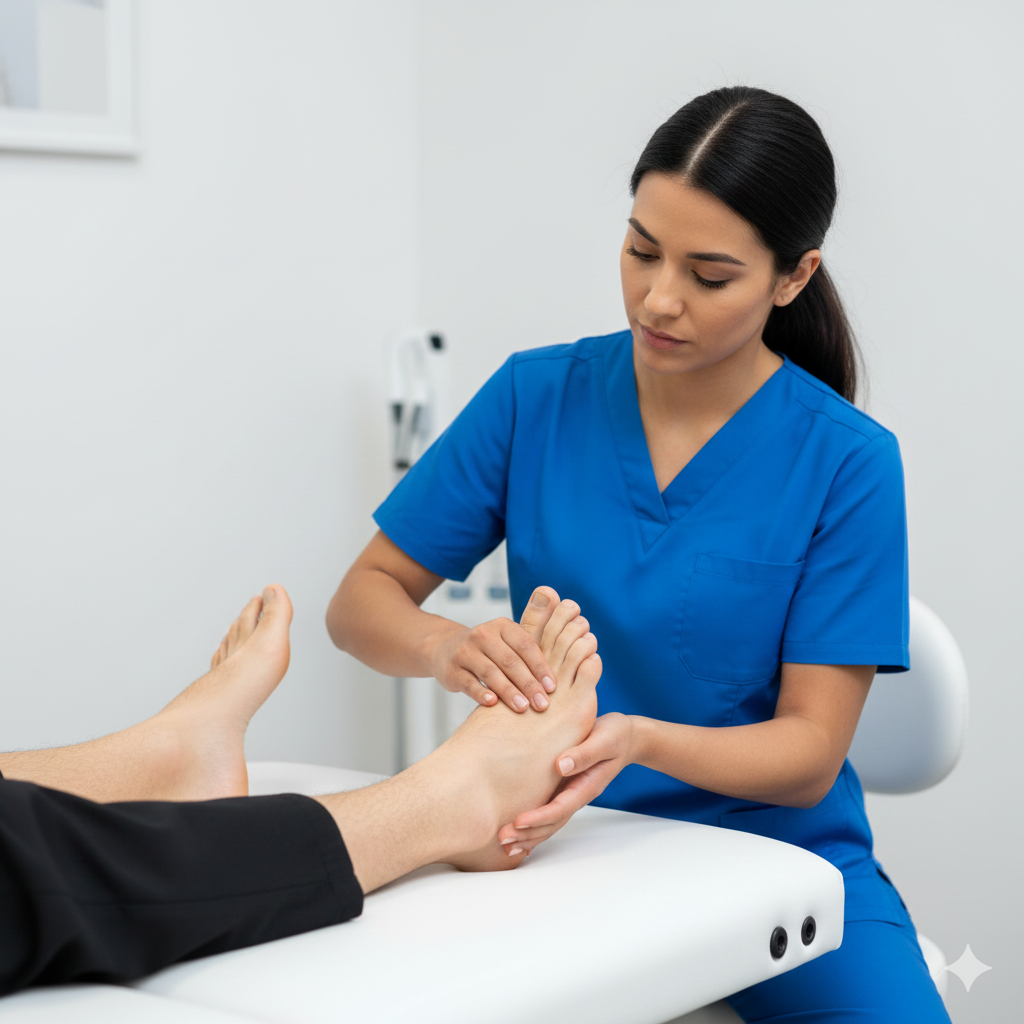
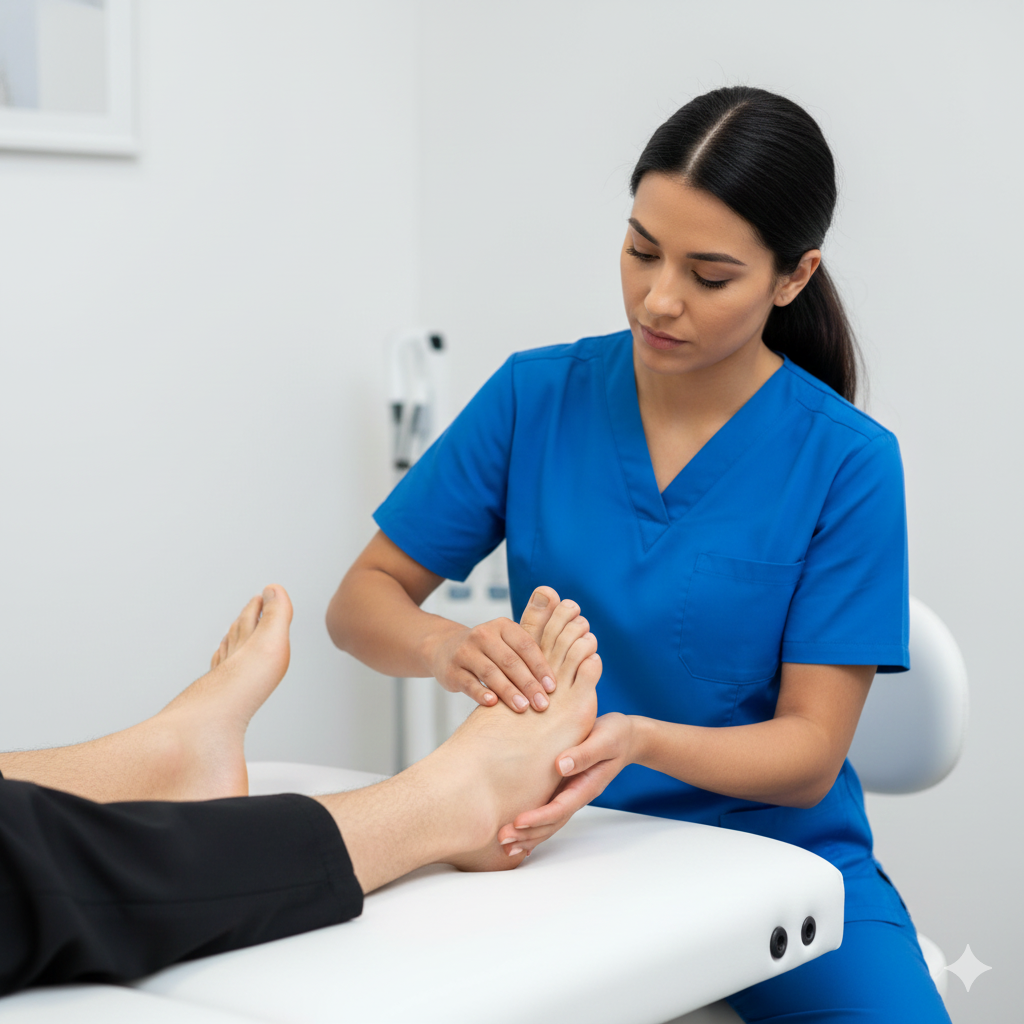
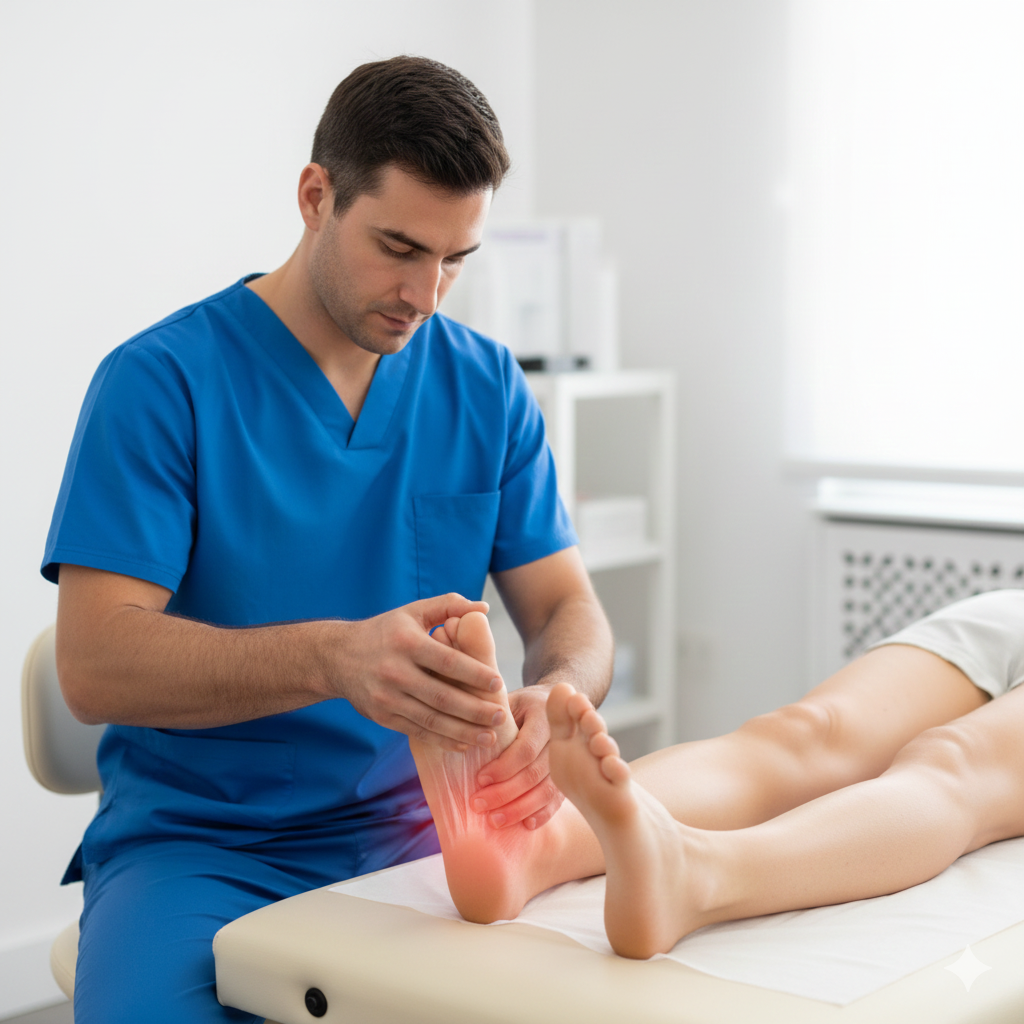
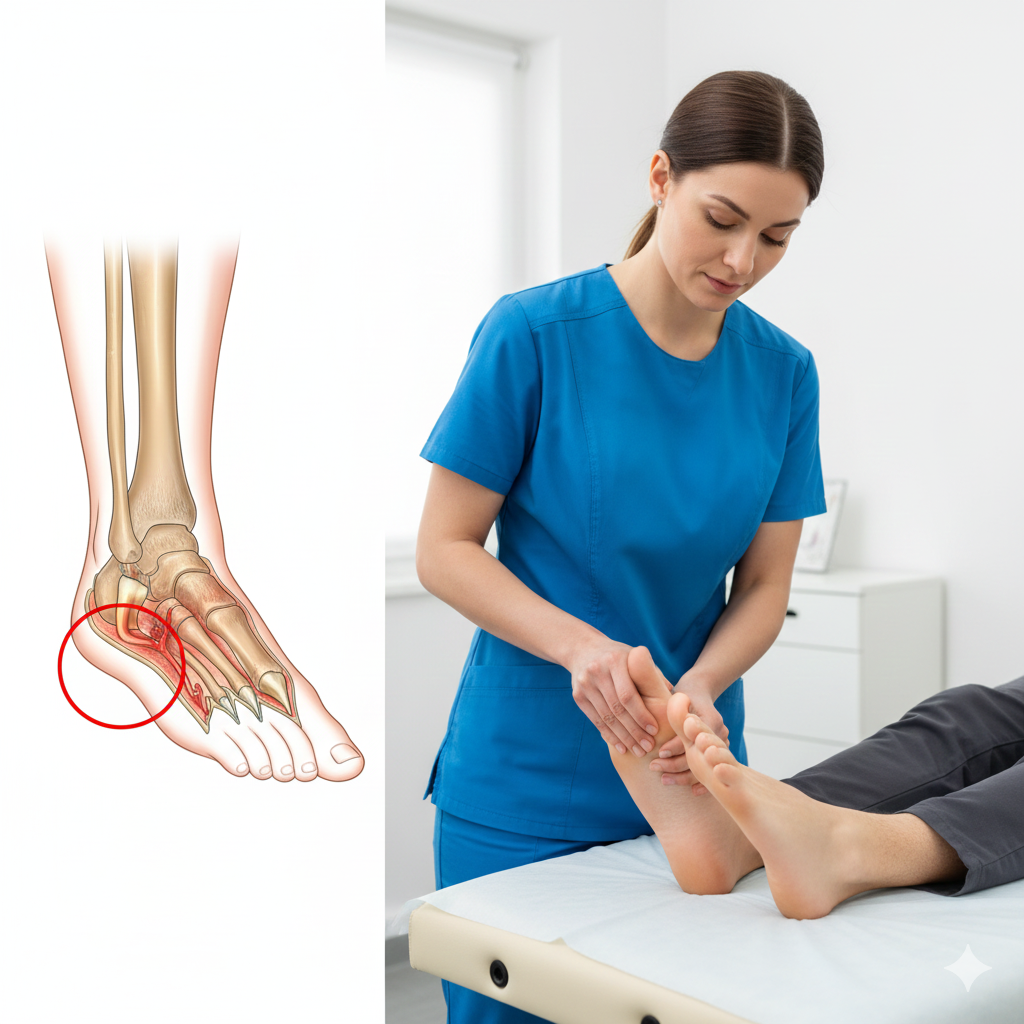
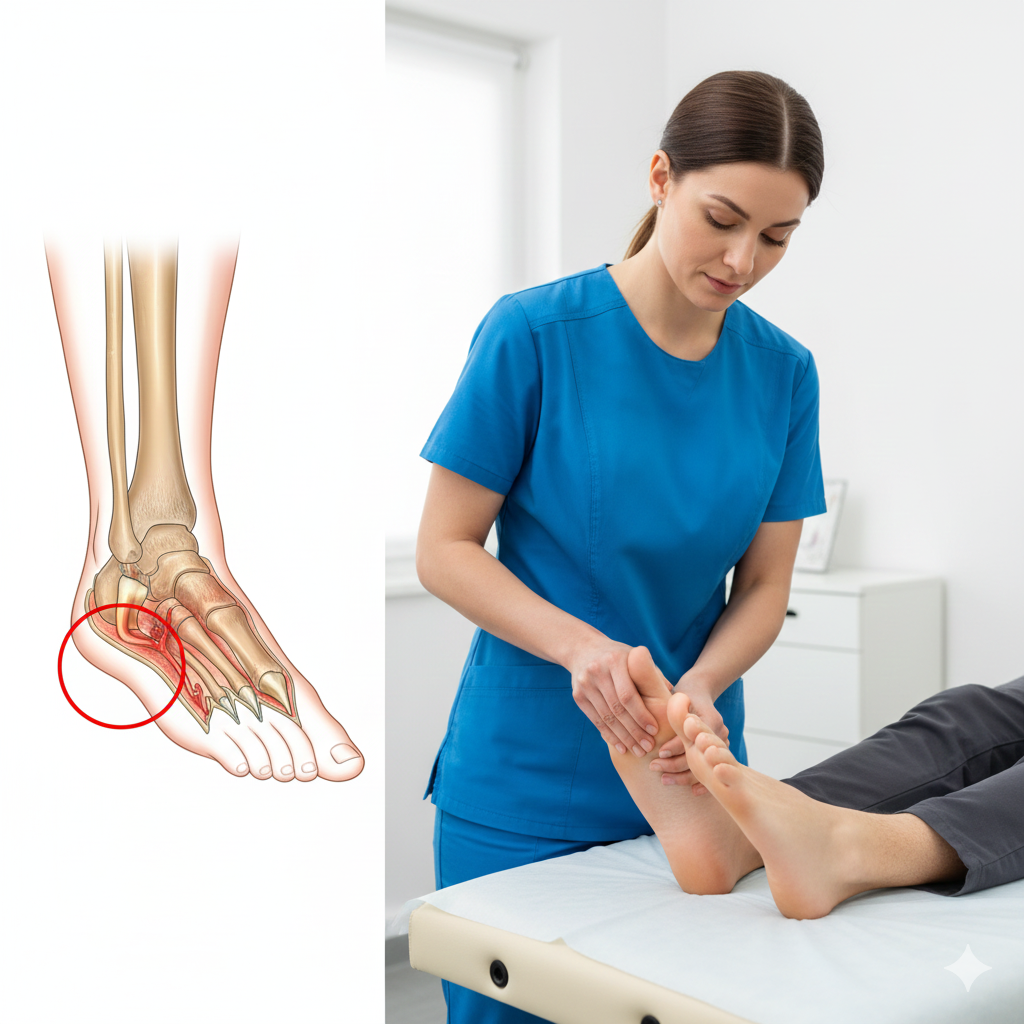
O Hallux Valgus, vulgarmente conhecido como joanete, é uma deformidade da articulação da base do grande dedo do pé (primeira articulação metatarsofalângica). Caracteriza-se pelo desvio do primeiro metatarso para fora e do hálux (dedo grande) para dentro, em direção aos outros dedos, provocando uma saliência óssea lateral.
Sintomas
Os sintomas variam conforme o grau da deformidade e o calçado utilizado:
-
Saliência óssea: Protuberância visível na base do dedo grande.
-
Dor e sensibilidade: Especialmente ao caminhar ou ao usar calçado apertado.
-
Inflamação: Vermelhidão, calor e inchaço na zona da articulação.
-
Calosidades: Formação de pele endurecida onde os dedos se sobrepõem ou na planta do pé devido à alteração do apoio.
-
Rigidez: Limitação do movimento do dedo grande.
Causas
O joanete resulta de uma combinação de fatores mecânicos e hereditários:
-
Genética: A estrutura do pé (pé chato ou ligamentos excessivamente flexíveis) é frequentemente hereditária.
-
Calçado Inadequado: O uso prolongado de sapatos de salto alto ou de biqueira estreita pressiona os dedos para uma posição anormal.
-
Doenças Inflamatórias: Condições como a artrite reumatoide podem favorecer o aparecimento.
-
Desequilíbrios Musculares: Fraqueza nos músculos intrínsecos do pé que estabilizam o dedo.
Diagnóstico
-
-
Exame Clínico: Observação direta da deformidade, avaliação da mobilidade da articulação e análise da marcha (forma como o paciente caminha).
-
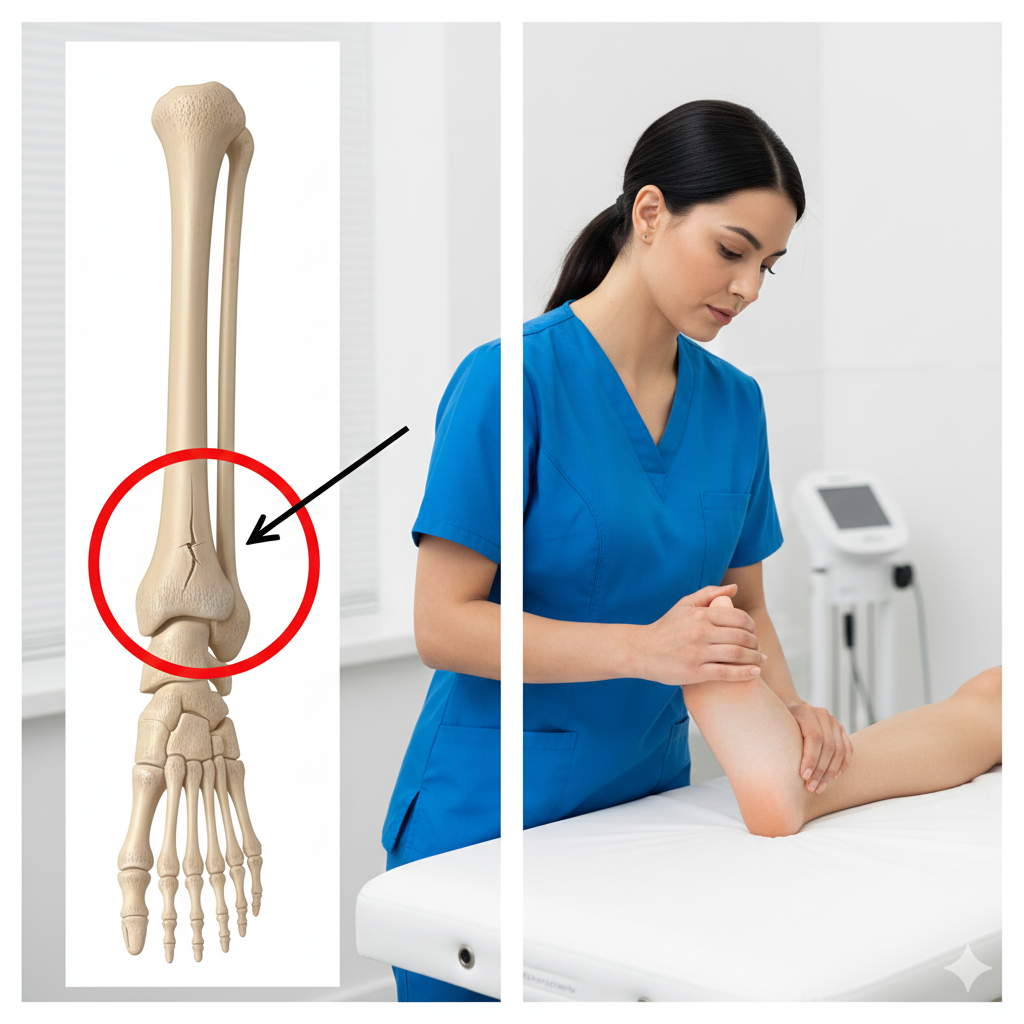
Radiografia (RX):
-
É essencial para medir os ângulos de desvio (ângulo intermetatársico e ângulo de hallux valgus) e determinar se o tratamento deve ser conservador ou cirúrgico.
Tratamento (Médico e Fisioterapêutico)
O objetivo é aliviar a dor e impedir a progressão da deformidade, uma vez que o tratamento conservador não “desfaz” o osso, mas melhora a função.
Intervenção Médica:
-
Medicação: Anti-inflamatórios para fases de crise dolorosa.
-
Ortóteses: Uso de separadores de dedos, protetores de joanete ou palmilhas personalizadas para redistribuir a pressão.
-
Cirurgia: Indicada quando a dor é incapacitante e o tratamento conservador falha. Envolve o realinhamento ósseo (osteotomia).
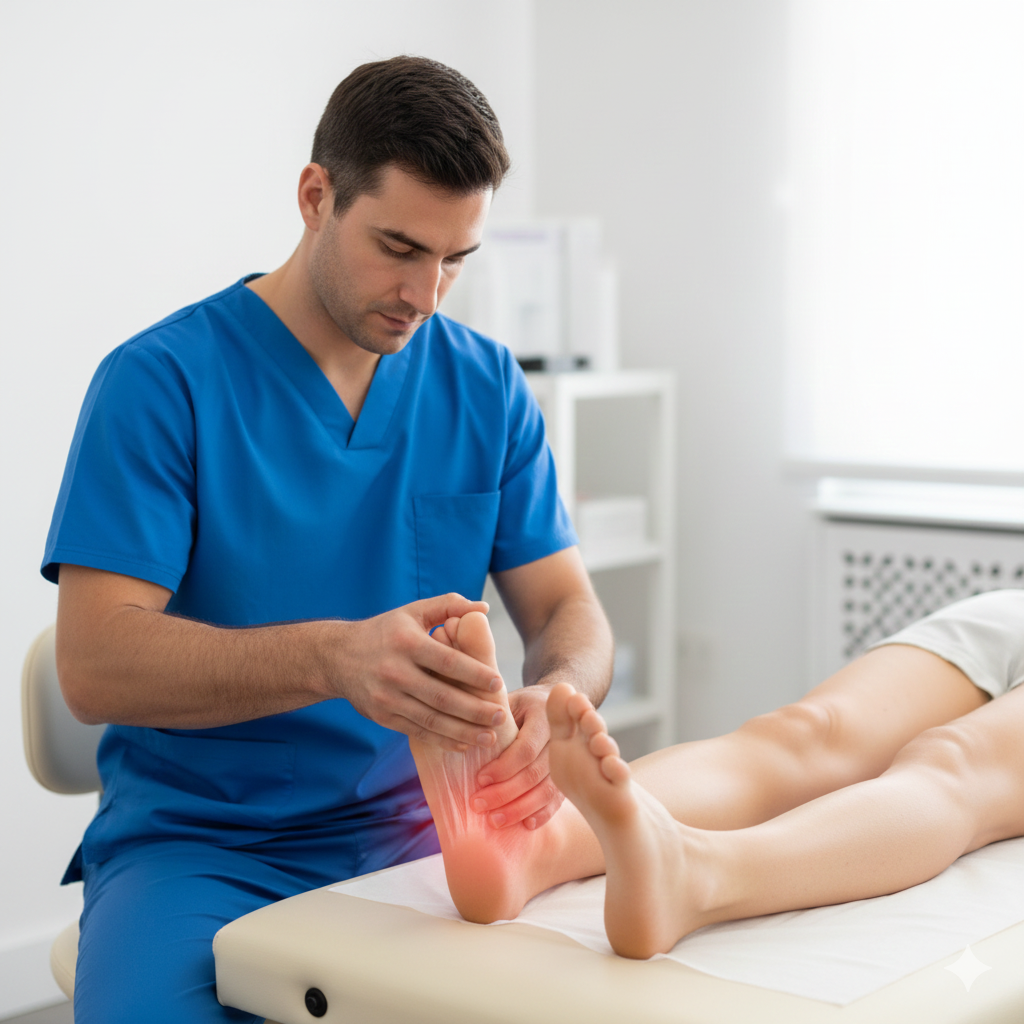
Intervenção da Fisioterapia:
-
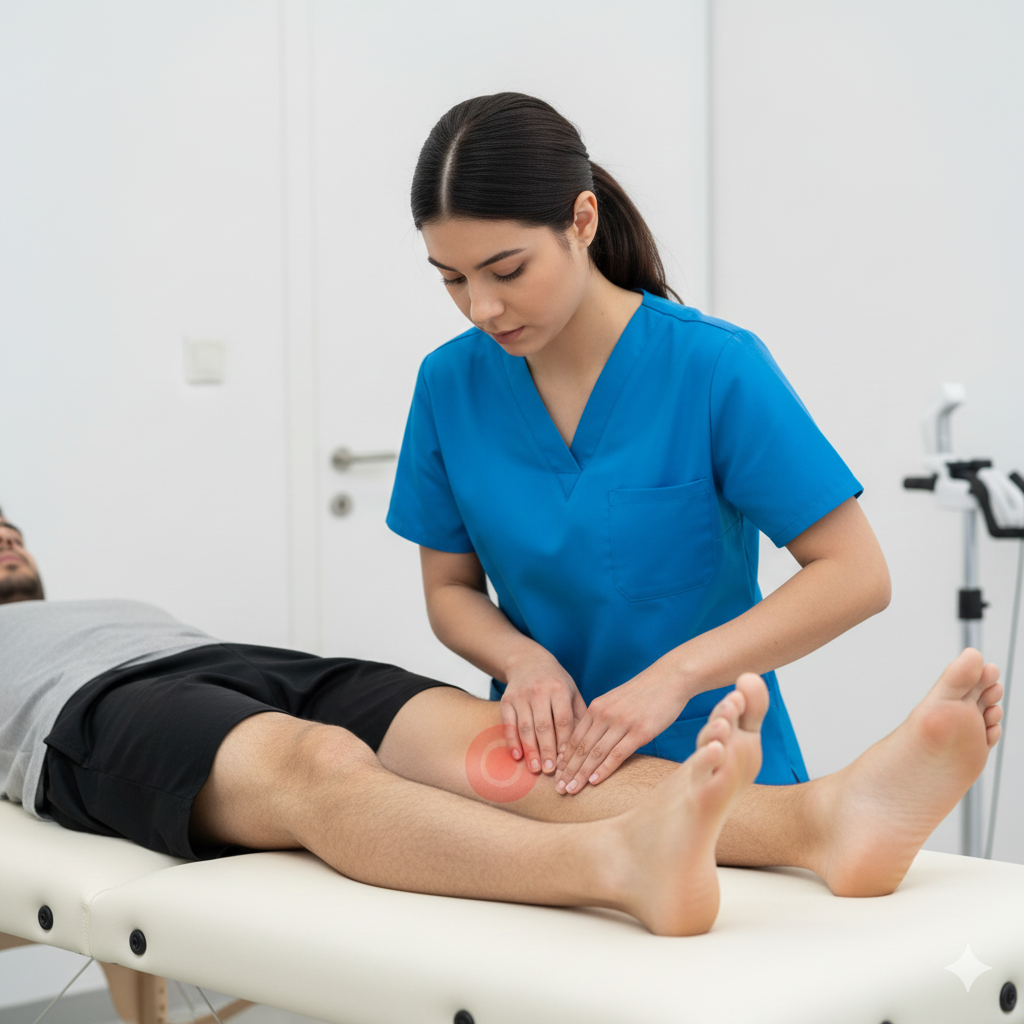
Terapia Manual: Mobilização da articulação para reduzir a rigidez e melhorar a lubrificação articular.
-
Libertação Miofascial: Massagem e relaxamento dos músculos que estão em tensão (como o adutor do hálux) e dos tecidos da planta do pé.
-
Fortalecimento Específico: Exercícios para o músculo abdutor do hálux e músculos intrínsecos do pé para tentar estabilizar o dedo.
-
Reeducação da Marcha: Treino para corrigir a forma como o pé toca no chão, evitando que o peso recaia excessivamente sobre o joanete.
-
Crioterapia: Aplicação de gelo após atividades para controlar a inflamação local.
-
Kinesio Taping: Uso de bandas elásticas para auxiliar no alinhamento temporário e alívio da pressão mecânica.
Prevenção
-
Escolha do Calçado: Optar por sapatos com biqueira larga, saltos baixos (menos de 4cm) e bom suporte de arco.
-
Exercícios de Manutenção: Realizar regularmente exercícios como apanhar uma toalha ou berlindes com os dedos dos pés para manter a musculatura ativa.
-
Vigilância: Ao primeiro sinal de desvio ou dor, consultar um especialista para iniciar o uso de suportes precocemente.
-
Manutenção do Peso: Reduzir a carga excessiva sobre as articulações dos pés.