Edema Linfatico M. inf
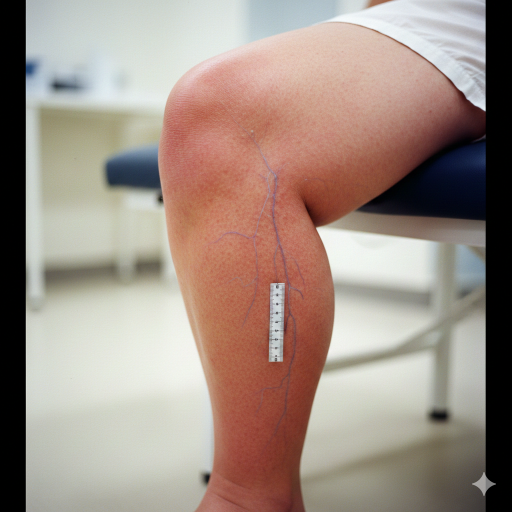
O Edema Linfático (ou Linfedema) do Membro Inferior (M. Inf.) no Joelho refere-se ao acumular anormal de líquido linfático nos tecidos do membro inferior, com particular enfoque ou visibilidade na área do joelho.
O Linfedema é uma condição crónica causada por um problema no sistema linfático, a rede de vasos e gânglios responsável por drenar o excesso de fluido tecidual, proteínas e resíduos do corpo. Quando este sistema não funciona corretamente, o fluido linfático acumula-se, resultando em inchaço.
1. Sintomas
O linfedema manifesta-se principalmente como inchaço, mas apresenta características específicas:
-
Inchaço (Edema): O inchaço é a característica mais notável. No início, pode ser intermitente (melhora com o repouso e a elevação da perna) e pode ser mole (pitting – deixa uma marca ao ser pressionado). Com a progressão, torna-se mais fibroso e duro (non-pitting).
-
Sensação de Peso ou Tensão: O paciente sente o membro afetado, incluindo o joelho e a perna, pesado, cheio ou tenso.
-
Alterações da Pele (Tardia): A pele sobre o joelho e a perna torna-se espessada, endurecida e com um aspeto rugoso ou “casca de laranja” (fibrose).
-
Rugas Profundas: Podem aparecer rugas profundas no joelho e na parte superior da coxa.
-
Dor ou Desconforto: Geralmente, o edema linfático não é doloroso, mas pode causar dor devido à tensão do inchaço e à rigidez articular.
-
Limitação de Mobilidade: O grande volume e o endurecimento do tecido (fibrose) podem restringir a amplitude de movimento da articulação do joelho e do tornozelo.
-
Infeções Recorrentes (Celulite): O membro afetado está em maior risco de infeções bacterianas graves da pele (celulite ou erisipela) devido ao comprometimento da função imunitária local.
2. Causas
O Linfedema pode ser classificado em primário ou secundário. O Linfedema Primário é raro e geralmente genético, enquanto o Secundário é o mais comum, resultante de danos ao sistema linfático.
A. Linfedema Secundário (Adquirido)
É a causa mais comum de linfedema no membro inferior:
-
Cirurgia: A remoção de gânglios linfáticos (linfadenectomia) durante cirurgias para cancro (ex: cancro ginecológico, cancro da próstata ou melanoma) é uma causa principal, pois perturba as vias de drenagem.
-
Radioterapia: O tratamento por radiação pode danificar e cicatrizar os vasos linfáticos na área tratada (ex: virilha e pélvis).
-
Infeções: Infeções graves que danificam os vasos linfáticos (ex: filaríase, uma causa comum em regiões tropicais, mas rara em Portugal).
-
Traumatismo/Lesão: Traumatismos graves, queimaduras ou fraturas que danificam os vasos linfáticos.
-
Doenças Venosas Crónicas: O linfedema pode desenvolver-se em conjunto com insuficiência venosa crónica não tratada.
-
Cancro: O tumor pode bloquear os vasos linfáticos.
B. Linfedema Primário (Congénito/Hereditário)
Resulta de um desenvolvimento anormal dos vasos ou gânglios linfáticos:
-
Doença de Milroy: Presente ao nascimento, rara.
-
Linfedema Precoce (Praecox): Desenvolve-se mais frequentemente durante a puberdade ou gravidez.
-
Linfedema Tardo (Tarda): Ocorre após os 35 anos.
3. Diagnóstico
O diagnóstico é clínico, mas os exames são necessários para confirmar o tipo e a causa do edema:
-
Histórico Clínico e Exame Físico: O médico irá avaliar a progressão do inchaço, a sua localização e consistência, e procurar causas subjacentes (ex: cirurgias prévias, histórico familiar de linfedema ou cancro).
-
Linfocintigrafia: É o exame padrão-ouro para o diagnóstico. Envolve a injeção de um marcador radioativo que é absorvido pelo sistema linfático. O médico monitoriza o movimento do marcador para identificar onde a drenagem está bloqueada ou lenta.
-
Ultrassonografia (Ecografia): Ajuda a descartar outras causas de inchaço (ex: coágulos sanguíneos – trombose venosa profunda) e pode medir o espessamento da pele e do tecido subcutâneo.
-
Tomografia Computorizada (TAC) ou Ressonância Magnética (RM): Podem ser usadas para identificar a causa do bloqueio (ex: tumor, fibrose) e fornecer imagens detalhadas dos tecidos moles.
4. Tratamento
O Linfedema é uma condição crónica sem cura, mas que pode ser gerida com sucesso para reduzir o inchaço e prevenir complicações. O tratamento de primeira linha é a Terapia Descongestiva Completa (TDC):
A. Terapia Descongestiva Completa (TDC)
-
Drenagem Linfática Manual (DLM): Uma técnica de massagem suave e específica realizada por um terapeuta especializado, que visa estimular a drenagem dos fluidos para fora da área afetada e direcioná-los para vias linfáticas funcionais.
-
Bandagens Compressivas: Após a DLM, o membro é envolto com ligaduras de baixa elasticidade (bandagens compressivas) para evitar o reacumular do líquido e ajudar a amolecer o tecido fibrótico.
-
Cuidados com a Pele: Essenciais para prevenir infeções, devido à pele seca e vulnerável do linfedema.
-
Exercícios Descongestivos: Exercícios específicos realizados com as bandagens ou meias de compressão, que usam a contração muscular para bombear o fluido linfático.
B. Manutenção e Apoio
-
Malhas de Compressão: Após a redução inicial do inchaço, o uso diário e contínuo de meias, collants ou braçadeiras de compressão é obrigatório para manter os resultados.
-
Pneumática Intermitente: Uso de câmaras insufláveis que promovem a drenagem sequencial.
-
Cirurgia (Casos Específicos):
-
Anastomose Venosa Linfática (AVL) ou Transplante de Gânglios Linfáticos: Técnicas microcirúrgicas para criar novas vias de drenagem ou restaurar a função do sistema linfático.
-
Cirurgia de Redução: Remoção de excesso de tecido fibroso e gordura (lipossucção) para reduzir o volume do membro.
-
5. Prevenção
Embora o Linfedema Secundário não possa ser totalmente prevenido, especialmente após cirurgia e radioterapia, o risco e a gravidade podem ser minimizados:
-
Cuidados com a Pele: Manter a pele do membro afetado limpa, seca e bem hidratada para evitar cortes, picadas ou feridas que possam levar a infeções (celulite).
-
Proteção: Usar luvas ao jardinagem ou luvas de borracha ao lavar a louça para evitar ferimentos.
-
Evitar Restrição: Evitar roupa ou calçado apertado, especialmente na virilha, joelho ou tornozelo, para não restringir o fluxo linfático.
-
Exercício Regular: Manter a atividade física para promover a circulação, evitando exercícios de alta intensidade que possam sobrecarregar a área.
-
Elevação: Elevar o membro afetado sempre que possível (ex: ao repousar ou dormir).
-
Acompanhamento Pós-Cirúrgico: Seguir as recomendações do médico e do fisioterapeuta após a cirurgia (ex: começar a usar malhas de compressão profilaticamente em situações de risco).
