Tendinopatia Aquilles
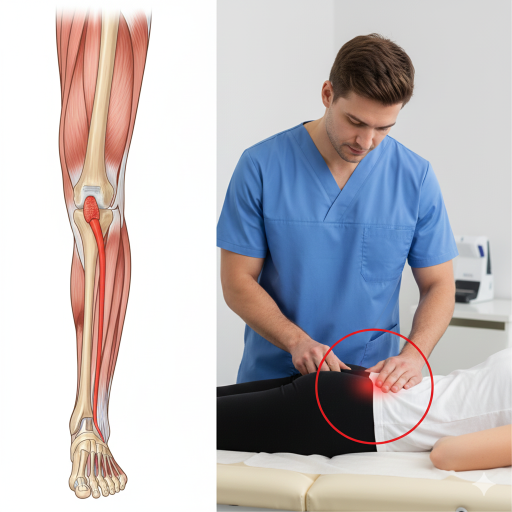
A Tendinopatia do Aquiles é uma condição clínica comum que afeta o tendão de Aquiles, o tendão mais forte do corpo humano, que liga os músculos da gémea (gastrocnémios e sóleo) ao osso do calcanhar (calcâneo). Esta condição envolve dor, inchaço e compromisso funcional, resultando geralmente de uma incapacidade do tendão em lidar com a carga que lhe é imposta, levando a alterações na sua estrutura.
Pode ser classificada como tendinopatia insercional (junto ao calcanhar) ou não insercional (no corpo do tendão, cerca de 2 a 6 cm acima da inserção).
Sintomas
Os sinais variam conforme o estágio da lesão (reativa ou degenerativa):
-
Dor Gradual: Inicia-se como um desconforto após o exercício, progredindo para dor durante a atividade.
-
Rigidez Matinal: Sensação de “tendão curto” ou preso ao dar os primeiros passos da manhã.
-
Inchaço Localizado: Pode surgir um espessamento ou um “nódulo” visível no corpo do tendão.
-
Sensibilidade ao Toque: Dor aguda ao pressionar lateralmente o tendão.
-
Perda de Potência: Dificuldade em realizar movimentos explosivos, como saltar ou correr.
Causas
A principal causa é a sobrecarga mecânica repetitiva, mas existem outros fatores:
-
Erros de Treino: Aumento súbito da intensidade, volume ou frequência do exercício físico.
-
Biomecânica do Pé: Pés excessivamente pronados (caídos para dentro) ou arcos muito altos podem sobrecarregar o tendão.
-
Calçado Inadequado: Uso de sapatilhas com pouco amortecimento ou calçado muito raso sem suporte.
-
Fatores Sistémicos: Diabetes, obesidade, hipertensão e o uso de certos antibióticos (quinolonas) podem fragilizar o tendão.
-
Envelhecimento: Redução natural da vascularização e da elasticidade das fibras de colagénio.
Diagnóstico
O diagnóstico é essencialmente clínico e funcional:
-
História Clínica: Avaliação do padrão de dor e mudanças recentes na atividade física.
-
Palpação e Testes Físicos: Identificação de dor localizada e avaliação da força (ex: teste de elevação do calcanhar unipodal).
-
Ecografia: Excelente para avaliar o espessamento do tendão e a presença de neovascularização.
-
Ressonância Magnética (RMN): Reservada para casos onde se suspeita de roturas parciais ou para planeamento cirúrgico em casos crónicos.
Tratamento (Médico e Fisioterapêutico)
O foco atual não é o “repouso absoluto”, mas sim o “repouso relativo” e a gestão da carga.
Intervenção Médica:
-
Controlo Farmacológico: Uso de anti-inflamatórios (apenas na fase inicial/reativa) e analgésicos.
-
Infiltrações: Raramente recomendadas (especialmente corticóides) devido ao risco de rotura, podendo ser usado PRP (Plasma Rico em Plaquetas) em casos específicos.
-
Ondas de Choque (ESWT): Procedimento médico/fisioterapêutico eficaz para estimular a cicatrização em tendinopatias crónicas.
Intervenção da Fisioterapia:
-
Gestão da Carga (Pilar Principal): Ajuste das atividades para que o paciente se mantenha ativo sem ultrapassar o limiar de dor tolerável.
-
Isometria: Exercícios de carga estática (segurar o calcanhar elevado) para alívio imediato da dor e preparação do tendão.
-
Protocolos de Carga Progressiva (Excêntricos e HSR): Exercícios de fortalecimento lento e pesado para estimular a reorganização das fibras de colagénio.
-
Terapia Manual: Mobilização do tornozelo e libertação miofascial dos músculos da gémea para reduzir a tensão mecânica sobre o tendão.
-
Análise da Marcha e Corrida: Correção de padrões de movimento que possam estar a causar sobrecarga.
-
Taping ou Calcanheiras: Uso temporário de suportes para elevar o calcanhar e reduzir a tensão direta na fase aguda.
Prevenção
-
Progressão Gradual: Seguir a regra dos 10% (não aumentar o volume de treino semanal em mais de 10%).
-
Fortalecimento Específico: Manter os músculos gastrocnémios e sóleo fortes e resistentes.
-
Variedade de Terreno: Evitar treinar exclusivamente em superfícies muito duras (asfalto) ou muito moles (areia fofa) sem preparação.
-
Cuidados com o Calçado: Substituir o calçado desportivo desgastado e garantir que este é adequado ao seu tipo de passada.
