Rotura da junção mio-tendinosa do aquiles
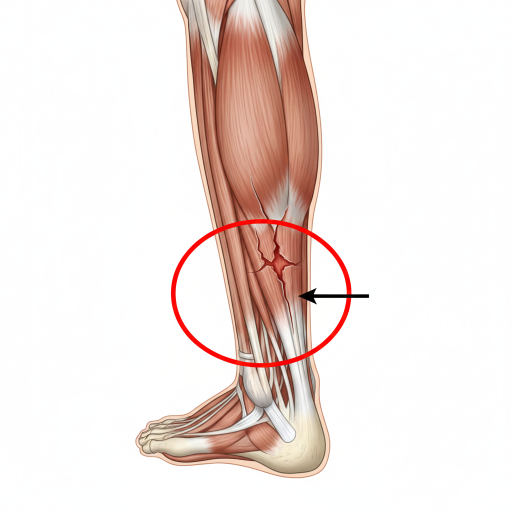
A Rotura da Junção Mio-tendinosa do Aquiles é uma lesão que ocorre no ponto de transição onde as fibras musculares dos gémeos (gastrocnémios) se fundem com o tendão de Aquiles. Ao contrário da rotura do tendão propriamente dita (que ocorre mais perto do calcanhar), esta lesão localiza-se mais acima, na parte média da “barriga” da perna. É frequentemente apelidada de “pedrada”, devido à sensação súbita que o paciente experiencia.
Sintomas
Os sintomas surgem de forma abrupta durante a atividade física:
-
Sensação de “Estalo” ou “Pedrada”: O paciente sente um impacto súbito na parte posterior da perna, como se tivesse sido atingido por um objeto.
-
Dor Aguda: Localizada na zona média da panturrilha, que dificulta imediatamente a marcha.
-
Edema e Equimose: Inchaço local e o aparecimento de uma nódoa negra que pode descer até ao tornozelo nos dias seguintes.
-
Dificuldade na Flexão Plantar: Incapacidade ou dor extrema ao tentar ficar em bicos de pés.
-
Depressão Palpável: Em roturas completas ou extensas, pode sentir-se um “degrau” ou falha ao palpar o músculo.
Causas
Esta lesão ocorre geralmente devido a uma contração excêntrica violenta (quando o músculo se alonga enquanto está contraído):
-
Arranques Súbitos: Comum em desportos como ténis, padel, futebol ou squash.
-
Saltos e Aterragens: O impacto da aterragem força o alongamento brusco do tendão enquanto o músculo tenta travar o movimento.
-
Fadiga Muscular: Músculos cansados têm menos capacidade de absorver energia, transferindo o stress para a junção mio-tendinosa.
-
Falta de Aquecimento: Fibras musculares “frias” são menos elásticas e mais propensas a romper.
Diagnóstico
O diagnóstico baseia-se na clínica e em exames de confirmação:
-
Exame Físico: Avaliação da integridade do tendão através do Teste de Thompson (apertar a barriga da perna para ver se o pé se move).
-
Ecografia Musculoesquelética: É o exame de primeira linha, pois permite ver a extensão da rotura, a presença de hematoma e a distância entre os bordos da lesão.
-
Ressonância Magnética (RMN): Reservada para casos mais complexos ou quando a ecografia não é conclusiva, permitindo detalhar melhor as fibras profundas.
Tratamento (Médico e Fisioterapêutico)
O tratamento da junção mio-tendinosa é, na grande maioria dos casos, conservador (não cirúrgico), uma vez que esta zona tem um bom suprimento sanguíneo facilitando a cicatrização.
Intervenção Médica:
-
Protocolo RICE/POLICE: Proteção, repouso, gelo, compressão e elevação nos primeiros dias.
-
Medicação: Analgésicos e anti-inflamatórios para controlo da dor.
-
Imobilização Temporária: Uso de uma bota de imobilização (tipo Walker) ou uma ligeira elevação do calcanhar (calcanheira) para retirar tensão da zona lesionada.
Intervenção da Fisioterapia:
-
Fase Aguda (0-2 semanas): Controlo do hematoma e dor com drenagem linfática manual, ultrassom pulsado e laserterapia para estimular a regeneração tecidular.
-
Fase de Remodelação (2-6 semanas): Início de mobilização passiva e ativa suave. Introdução de técnicas de massagem transversal profunda (Cyriax) para evitar aderências e garantir que as novas fibras colagénias se alinhem corretamente.
-
Fase de Fortalecimento (6 semanas+): Início de exercícios excêntricos (descida controlada do calcanhar), que são o “padrão-ouro” para a recuperação do tendão e músculo.
-
Treino de Proprioceção: Exercícios de equilíbrio para reeducar o tornozelo e prevenir novas roturas.
-
Retorno ao Desporto: Treino pliométrico (saltos controlados) e corrida progressiva, garantindo que o tecido cicatricial suporta as cargas elásticas.
Prevenção
-
Aquecimento Específico: Realizar movimentos dinâmicos que preparem a perna para a explosão antes do jogo.
-
Fortalecimento Excêntrico: Incluir exercícios de descida de calcanhar na rotina de ginásio para tornar a junção mio-tendinosa mais resiliente.
-
Hidratação: Tecidos desidratados perdem elasticidade e rompem mais facilmente.
-
Respeitar os Tempos de Descanso: Evitar o overtraining, garantindo que as microlesões diárias cicatrizam antes do próximo esforço intenso.
