Edema Linfatico M. inf pré-parto
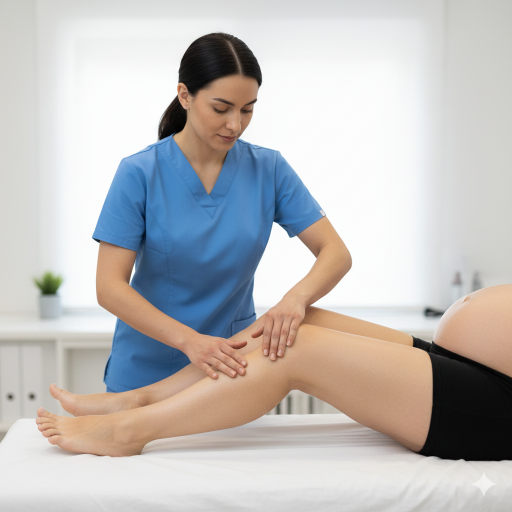
O Edema Linfático nos Membros Inferiores (M. Inf.) no pré-parto é a acumulação excessiva de fluidos nos tecidos das pernas e pés durante a gravidez. Embora algum inchaço seja considerado fisiológico (normal) devido às alterações hormonais, quando o sistema linfático não consegue drenar eficientemente o volume extra de líquido, o edema torna-se mais persistente e desconfortável.
Sintomas
Os sinais costumam intensificar-se no terceiro trimestre e ao final do dia:
-
Inchaço Visível: Aumento do volume dos tornozelos, pés e, por vezes, pernas.
-
Sinal de Cacifo: Ao pressionar a pele com o dedo, a marca permanece afundada por alguns segundos.
-
Sensação de Peso: Pernas cansadas, pesadas e com formigueiro.
-
Pele Esticada ou Brilhante: Devido à pressão do líquido acumulado.
-
Limitação da Mobilidade: Dificuldade em calçar sapatos ou realizar movimentos de flexão do tornozelo.
Causas
O edema no pré-parto é multifatorial, resultando de adaptações do corpo para a gestação:
-
Alterações Hormonais: O aumento da progesterona causa retenção de sódio e água.
-
Compressão Venosa: O crescimento do útero exerce pressão sobre a veia cava inferior e as veias ilíacas, dificultando o retorno de sangue e linfa das pernas para o coração.
-
Aumento do Volume Sanguíneo: O corpo produz cerca de 50% mais sangue e fluidos para sustentar o feto.
-
Pressão Hidrostática: A gravidade favorece a acumulação de líquidos nas extremidades inferiores, especialmente se a grávida passar muito tempo de pé ou sentada.
Diagnóstico
O diagnóstico é clínico e foca-se na distinção entre edema fisiológico e patologias mais graves:
-
Avaliação Clínica: Observação do edema, medição do perímetro da perna (perimetria) e verificação da pressão arterial.
-
Histórico Médico: Investigação de sinais de Pré-eclâmpsia (edema súbito no rosto/mãos associado a tensão alta) ou Trombose Venosa Profunda (edema unilateral com dor e calor).
-
Eco-Doppler: Solicitado apenas se houver suspeita de obstrução venosa (coágulos).
Tratamento (Médico e Fisioterapêutico)
O foco terapêutico é facilitar o retorno linfático e diminuir a pressão tecidular, garantindo o conforto da gestante.
Intervenção Médica:
-
Controlo Dietético: Redução do consumo de sal para diminuir a retenção de líquidos.
-
Hidratação: Beber água ajuda os rins a eliminar toxinas e fluidos estagnados.
-
Suplementação: Em casos específicos, o médico pode ajustar suplementos que ajudem na circulação venosa, evitando sempre diuréticos fortes na gravidez.
Intervenção da Fisioterapia:
-
Drenagem Linfática Manual (DLM): É o padrão-ouro. Técnica suave que estimula os gânglios linfáticos e direciona o excesso de líquido para os centros de drenagem, reduzindo o volume quase imediatamente.
-
Pressoterapia: Uso de botas de compressão pneumática intermitente (com pressões baixas e seguras) para auxiliar o bombeamento mecânico.
-
Exercícios Miolinfocinéticos: Movimentos ativos dos pés e tornozelos (bombear o pé) que utilizam a contração muscular para “espremer” os vasos linfáticos.
-
Ligaduras Compressivas ou Meias de Descanso: Prescrição e ajuste de meias de compressão elástica para evitar que o líquido se acumule durante o dia.
-
Cinesioterapia Vascular: Exercícios em posições de declive (pernas elevadas) para usar a gravidade a favor do retorno linfático.
-
Kinesio Taping: Aplicação de bandas elásticas com técnica linfática para criar espaço no tecido subcutâneo e favorecer a microcirculação.
Prevenção
-
Elevação dos Membros: Elevar as pernas acima do nível do coração durante 20 minutos, várias vezes ao dia.
-
Atividade Física Ligeira: Caminhadas ou hidroginástica (a pressão da água ajuda naturalmente na drenagem).
-
Posicionamento ao Dormir: Dormir deitada sobre o lado esquerdo para libertar a veia cava da pressão do útero.
-
Evitar Roupa Justa: Não usar meias ou calças que apertem a zona da virilha ou tornozelos, o que bloquearia a circulação.
-
Banhos de Contraste: Passar água morna e fria alternadamente nas pernas para estimular a vasomotricidade.
