Rotura Tendinosa do Aquiles
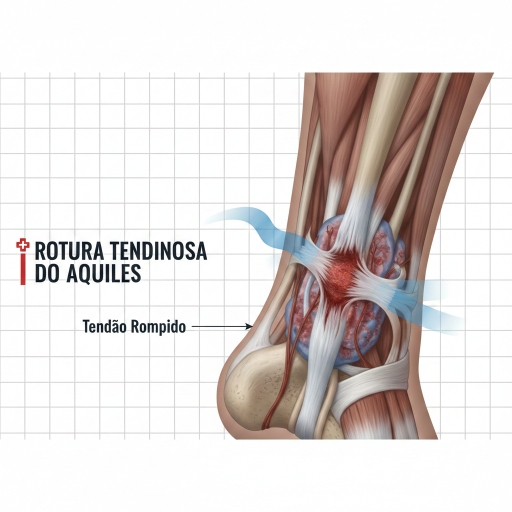
A Rotura Tendinosa do Aquiles é uma lesão grave que envolve a rutura (rasgo) total ou parcial do tendão de Aquiles, o maior e mais forte tendão do corpo humano. Este tendão liga os músculos da barriga da perna (gastrocnémio e solear) ao osso do calcanhar (calcâneo) e é essencial para o movimento de impulsão, como andar, correr e saltar.
Sintomas
Os sintomas de uma rotura do tendão de Aquiles são geralmente dramáticos e imediatos:
-
Dor Súbita e Intensa: O sintoma mais característico é uma dor aguda e repentina na parte de trás do tornozelo ou na barriga da perna, sentida no momento exato da lesão.
-
Sensação de “Chute” ou “Pancada”: Muitos pacientes relatam ter sentido como se tivessem levado um pontapé ou uma pancada forte na parte de trás da perna, mesmo que não houvesse ninguém por perto.
-
Estalo Audível: É comum ouvir-se um som alto de “estalo” ou “rasgo” no momento da rutura.
-
Inchaço e Equimose: Inchaço rápido na área do tornozelo e calcanhar, seguido por nódoas negras (equimose).
-
Incapacidade de Impulsão: A incapacidade de suportar o peso na ponta do pé ou de empurrar o pé para a frente (flexão plantar). Andar torna-se muito difícil, embora alguns pacientes consigam caminhar de forma hesitante apoiando-se no calcanhar.
-
Defeito Palpável: Em casos de rotura completa, pode ser palpável uma “cova” ou um espaço vazio na linha do tendão, alguns centímetros acima do calcanhar.
Causas
A rotura do tendão de Aquiles ocorre mais frequentemente durante atividades que envolvem o impulso súbito ou uma tração inesperada no tendão, sobrecarregando-o.
-
Esforço Súbito e Intenso: A causa mais comum é a aceleração ou a mudança brusca de direção, especialmente em desportos de “arranque e paragem” (ex: ténis, basquetebol, squash, futebol).
-
Sobrecarga Excêntrica: A lesão ocorre tipicamente quando o tendão é submetido a uma carga máxima enquanto o músculo se está a alongar (contração excêntrica), por exemplo, ao cair de uma altura ou ao aterrar após um salto.
-
Idade e Degeneração: É mais comum em homens, tipicamente entre os 30 e os 50 anos, a chamada “idade do desportista de fim de semana”. Os tendões nesta faixa etária tendem a ter uma degeneração subclínica (tendinose), que os torna mais fracos e menos elásticos.
-
Injeções de Corticosteroides: Infiltrações de corticosteroides perto do tendão de Aquiles podem enfraquecer o tendão e aumentar o risco de rotura.
-
Certos Antibióticos: O uso de antibióticos da classe das fluoroquinolonas (ex: Ciprofloxacina) pode aumentar o risco de rutura tendinosa.
-
Falta de Preparação: Não realizar um aquecimento e alongamento adequados antes da atividade física.
Diagnóstico
O diagnóstico é essencialmente clínico, realizado por um médico (ortopedista), e confirmado por exames:
-
Histórico Clínico e Exame Físico: O médico irá perguntar sobre o mecanismo da lesão e realizará testes para avaliar a integridade do tendão.
-
Teste de Thompson: Este é o teste de diagnóstico primário. Com o paciente deitado de barriga para baixo e os pés pendurados, o médico aperta os músculos da barriga da perna. Numa pessoa saudável, este aperto faz o pé apontar para baixo (flexão plantar). Se houver uma rotura completa, o pé permanece imóvel.
-
Palpação: O médico irá palpar a linha do tendão para sentir o defeito (o espaço vazio) no caso de uma rotura completa.
-
-
Exames de Imagem:
-
Ecografia (Ultrassonografia): Um exame rápido e eficaz para confirmar o diagnóstico, visualizando o espaço entre as extremidades do tendão e determinando se a rotura é parcial ou completa.
-
Ressonância Magnética Nuclear (RMN): Usada em casos de diagnóstico incerto (ex: roturas parciais complexas) ou para avaliar a qualidade e retração do tendão, sendo importante para o planeamento cirúrgico.
-
Tratamento
O tratamento da rotura do tendão de Aquiles é controverso (cirúrgico vs não cirúrgico), mas o objetivo é sempre restaurar a tensão e a função do tendão. A escolha depende da idade, do nível de atividade do paciente, da gravidade da lesão e da preferência do cirurgião.
-
Tratamento Não Cirúrgico (Funcional):
-
Indicado para roturas parciais ou em pacientes mais idosos e menos ativos.
-
Imobilização: O pé e o tornozelo são imobilizados numa bota ou gesso (cast), inicialmente em flexão plantar (pé apontado para baixo) para aproximar as extremidades do tendão.
-
Progressão: Gradualmente, a posição do pé é alterada para uma posição neutra ao longo de 6 a 12 semanas.
-
Riscos: Maior risco de re-rotura, mas menor risco de infeção e complicações cirúrgicas.
-
-
Tratamento Cirúrgico (Reparação):
-
Indicado para a maioria das roturas completas, especialmente em pacientes jovens e ativos, devido à menor taxa de re-rotura.
-
Reparação Aberta: Uma incisão é feita para suturar diretamente as extremidades do tendão.
-
Reparação Minimamente Invasiva: Envolve incisões menores, usando instrumentos especiais para puxar e suturar o tendão, com menor risco de infeção, mas um ligeiro maior risco de lesão nervosa.
-
-
Reabilitação: A fisioterapia é a fase mais crucial. Começa geralmente com imobilização e movimentos controlados (semana 2-4) e progride para exercícios de força e mobilidade, podendo levar 6 a 9 meses para um regresso total ao desporto.
Prevenção
A prevenção da rotura do tendão de Aquiles foca-se em otimizar a saúde e a capacidade de resistência do tendão:
-
Aquecimento e Alongamento: Realizar um aquecimento dinâmico adequado antes da atividade física e alongar os músculos da barriga da perna após o exercício.
-
Fortalecimento Excêntrico: Incluir exercícios de fortalecimento excêntrico (onde o músculo alonga sob tensão) para a barriga da perna, pois estes são eficazes na prevenção de tendinopatias e roturas.
-
Progressão Gradual: Aumentar a intensidade e a duração do exercício de forma gradual. Evitar o aumento súbito e drástico da carga de treino.
-
Calçado Adequado: Usar calçado que forneça bom suporte ao calcanhar e amortecimento.
-
Evitar Medicamentos de Risco: Se possível, evitar ou monitorizar o uso de fluoroquinolonas ou corticosteroides, discutindo alternativas com o médico.
-
Tratamento de Tendinopatia Prévia: Tratar qualquer dor ou inflamação (tendinopatia) na área de Aquiles de forma agressiva antes que esta se torne um fator de risco para a rotura.
