Rotura Tendinosa do Aquiles
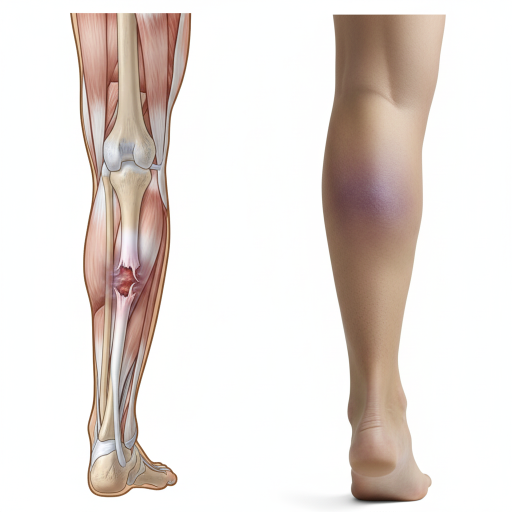
A Rotura do Tendão de Aquiles é uma lesão grave que ocorre quando o tendão que liga os músculos da gémea (gastrocnémios e sóleo) ao osso do calcanhar (calcâneo) se rompe, parcial ou totalmente. Este é o tendão mais forte do corpo humano, sendo essencial para caminhar, correr e saltar.
Sintomas
Os sinais de uma rotura são geralmente súbitos e dramáticos:
-
Sensação de “Pedrada”: O paciente sente um impacto súbito na parte de trás da perna, como se tivesse levado um pontapé ou uma pancada.
-
Estalido Audível: É comum ouvir-se um som seco no momento da rotura.
-
Dor Aguda: Dor intensa no calcanhar ou na barriga da perna, que pode estabilizar para uma dor surda.
-
Incapacidade de “Ficar em Pontas”: Dificuldade severa ou impossibilidade de empurrar o pé para baixo ou de se apoiar na ponta dos pés.
-
Inchaço e Hematoma: Edema rápido na zona do tornozelo e, mais tarde, o aparecimento de uma nódoa negra.
-
Depressão Palpável: É possível sentir um “degrau” ou falha no trajeto do tendão acima do calcanhar.
Causas
A rotura acontece quando o tendão é submetido a uma tensão superior à sua resistência:
-
Esforço Súbito: Arrancadas rápidas ou saltos (muito comum no ténis, padel ou futebol).
-
Degeneração Crónica: Microlesões prévias (tendinites) que enfraquecem a estrutura do tendão ao longo do tempo.
-
Fatores de Risco: Idade (mais comum entre os 30 e 50 anos), sexo masculino, obesidade e o uso de certos medicamentos (como corticosteroides ou alguns antibióticos específicos).
-
Mudança de Piso: Passar de superfícies macias para pisos duros sem adaptação.
Diagnóstico
O diagnóstico é essencialmente clínico, mas pode ser complementado com exames:
-
Teste de Thompson: O médico ou fisioterapeuta aperta a barriga da perna com o paciente deitado; se o pé não se mover para baixo, o teste é positivo para rotura.
-
Palpação: Identificação do hiato no tendão.
-
Ecografia: Exame rápido que confirma a extensão da rotura (parcial ou total).
-
Ressonância Magnética (RMN): Utilizada para avaliar a qualidade das fibras e planear a cirurgia, se necessário.
Tratamento (Médico e Fisioterapêutico)
O tratamento pode ser conservador (imobilização) ou cirúrgico, dependendo da idade e nível de atividade do paciente.
Intervenção Médica:
-
Cirurgia: União das extremidades do tendão através de suturas. É a opção preferencial para atletas e pessoas ativas.
-
Imobilização: Uso de gesso ou bota ortopédica (Walker) com o pé em posição de “equino” (pontas) para permitir a cicatrização das fibras.
-
Controlo da Dor: Prescrição de analgésicos e anti-inflamatórios na fase aguda.
Intervenção da Fisioterapia: A fisioterapia é obrigatória em ambos os casos para garantir que o tendão recupera a sua elasticidade e força sem romper novamente.
-
-
Fase Inicial (Proteção): Controlo do edema com drenagem linfática e gestão da carga com o uso de canadianas. Mobilização precoce dos dedos e joelho.
-
Mobilização do Tornozelo: Técnicas manuais suaves para recuperar a amplitude de movimento sem colocar o tendão em tensão excessiva prematuramente.
-
Trabalho Cicatricial: Massagem na zona da cicatriz (pós-cirúrgica) para evitar aderências que limitem o movimento.
-
Exercícios Excêntricos: Fortalecimento progressivo onde o músculo trabalha enquanto se alonga; esta é a “chave de ouro” para a remodelação das fibras do tendão.
-
Propriocepção e Equilíbrio: Treino em superfícies instáveis para reeducar o corpo a estabilizar o tornozelo.
-
Retorno à Corrida e Pliometria: Na fase final, introduzem-se saltos e corrida de forma controlada para preparar o tendão para o gesto desportivo.
-
Prevenção
-
Aquecimento Dinâmico: Nunca iniciar atividades explosivas sem preparar a temperatura dos tecidos.
-
Fortalecimento Progressivo: Manter as gémeas fortes e resilientes ao longo de todo o ano.
-
Cuidado com o Calçado: Utilizar sapatilhas com amortecimento adequado e que não estejam excessivamente gastas.
-
Aumentar a Carga Gradualmente: Seguir a regra dos 10% (não aumentar a intensidade ou volume de treino mais do que 10% por semana).
